PHẪU THUẬT ĐIỀU TRỊ THOÁT VỊ KHE HOÀNH
(Cập nhật: 10/12/2019)
PHẪU THUẬT ĐIỀU TRỊ THOÁT VỊ KHE HOÀNH
I. ĐẠI CƯƠNG
- Thoát vị khe hoành hầu hết xảy ra ở người lớn tuổi và là thoát vị mắc phải. Thoát vị khe thực quản xảy ra ở người trẻ tuổi có thể là thoát vị bẩm sinh. Nguyên nhân của thoát vị khe thực quản là do sự suy yếu màng ngăn thực quản (thoát vị mắc phải) hay một lỗ khiếm khuyết của cơ hoành ở khe thực quản (thoát vị bẩm sinh).
- Thoát vị khe thực quản có hai loại: thoát vị kiểu trượt, trong đó tâm vị của dạ dày bị thoát vị lên lồng ngực, hay thoát vị kiểu cuốn, trong đó tâm vị vẫn ở vị trí bình thường trong khoang bụng và chỉ có đáy vị là bị thoát vị lên lồng ngực (hình 1). Ngoài ra còn có loại thoát vị hỗn hợp, kết hợp thoát vị trượt và thoát vị cuốn. 99% thoát vị khe thực quản mắc phải là thoát vị trượt.
- Phần lớn người bệnh bị thoát vị trượt không có triệu chứng gì. Phần dạ dày bị thoát vị lên cơ hoành khi người bệnh nằm hay có động tác làm tăng áp lực trong xoang bụng (ho, hắt hơi…) và trở lại xoang bụng khi người bệnh đứng. Thoát vị thể trượt, vì thế, được gọi là loại thoát vị “có thể xuống được”. Hậu quả thường gặp nhất của thoát vị trượt là hiện tượng trào ngược thực quản. 20% người bệnh bị thoát vị trượt bị viêm thực quản do trào ngược. Phần biểu mô thực quản bị viêm mãn tính do trào ngược có thể bị chuyển sản (thực quản Barrett), dị sản và cuối cùng hoá ác.
- Trong thoát vị kiểu cuốn, do khe thực quản rộng, đáy vị bị thoát vị lên lồng ngực, nằm ở phía trước và bên trái thực quản, trong khi tâm vị vẫn nằm ở vị trí bình thường trong khoang bụng. Thoát vị kiểu cuốn, vì thế, còn được gọi là thoát vị cạnh thực quản.
- Người bệnh bị thoát vị cạnh thực quản không có biểu hiện trào ngược thực quản, nhưng phần dạ dày bị thoát vị thường không thể xuống bụng. Thoát vị cạnh thực quản, vì thế, được gọi là thoát vị “không xuống được”.
- Khi khe thực quản rộng ra, phần bờ cong lớn dạ dày bị thoát vị càng lớn. Quá trình này làm cho dạ dày bị xoay ngược chiều kim đồng hồ. Khi toàn bộ bờ cong lớn dạ dày bị thoát vị (kèm theo là mạc nối lớn), môn vị bị kéo lên nằm sát tâm vị, dạ dày sẽ bị xoắn. Xoắn dạ dày trong thoát vị khe thực quản là xoắn dạ dày thứ phát. Dạ dày bị xoắn thứ phát sẽ nằm trong lồng ngực.
- Cần phân biệt xoắn dạ dày thứ phát với xoắn dạ dày nguyên phát. Xoắn dạ dày nguyên phát không kèm theo thoát vị khe thực quản và dạ dày bị xoắn nằm trong khoang bụng, dưới cơ hoành (cơ hoành bình thường).
- Nguy cơ lớn nhất của thoát vị cạnh thực quản là nghẹt, dẫn đến hoại tử phần dạ dày bị thoát vị.
- Các yếu tố thuận lợi của thoát vị khe thực quản mắc phải:
+ Cơ (bao gồm cả cơ hoành, trong đó có hai trụ cơ hoành) bị yếu và giảm tính đàn hồi (thoát vị mắc phải ở người già).
+ Khiếm khuyết khe thực quản (thoát vị bẩm sinh ở người trẻ).
+ Tăng áp lực trong khoang bụng (cổ trướng, phụ nữ, người béo phì, người bị táo bón mãn tính…).
+ Viêm thực quản mãn tính (làm xơ hoá lớp cơ dọc, dẫn đến thực quản bị rút ngắn)…
+ Thoát vị khe thực quản thường gặp ở phụ nữ và người trên 40 tuổi. Tần suất mắc bệnh càng cao khi tuổi càng lớn. Chỉ 10% người bệnh bị thoát vị khe thực quản ở độ tuổi dưới 40, trong khi đó 70% người bệnh trên 70 tuổi.
+ Hậu quả và biến chứng của thoát vị khe thực quản thể trượt (hình 2):
+ Viêm thực quản, bào mòn thực quản (loét Cameron), loét thực quản.
+ Chảy máu từ các sang thương viêm hay loét thực quản. Máu thường chảy rỉ rả. Chảy máu ồ ạt hiếm khi xảy ra.
II. CHẨN ĐOÁN
2.1. Lâm sàng
- Đau thượng vị, đau ngay sau xương ức.
- Nóng rát sau xương ức (cảm giác “đau cháy sau tim”)
- Đầy hơi, khó tiêu
- Nôn, nôn máu
- Đau ngực, khó thở
- Có thể có biểu hiện thiếu máu nhẹ, toàn trạng béo phì …
- Khi xảy ra biến chứng hoại tử bờ cong lớn dạ dày, biểu hiện lâm sàng của người bệnh là một hội chứng viêm phúc mạc do thủng tạng rỗng.
Cần chẩn đoán phân biệt với:
- Viêm dạ dày, loét dạ dày-tá tràng.
- Viêm tuỵ
- Cơn đau quặn mật
- Cơn đau thắt ngực
- Tràn khí màng phổi
- Tắc ruột
- Thủng tạng rỗng…
2.2. Cận lâm sàng
- X-quang ngực thẳng: thấy hình ảnh các khối mờ lớn có mức nước hơi, biểu hiện của hơi và dịch vị bị ứ đọng trong phần dạ dày bị nghẹt.
- Chụp lưu thông thực quản-dạ dày: thấy hình ảnh của một túi cản quang nằm lân cận thực quản. Nếu chụp đối quang kép, hình ảnh nếp niêm mạc dạ dày sẽ hiện diện trong túi cản quang này. Dấu hiệu này giúp chẩn đoán phân biệt thoát vị khe hoành với túi thừa thực quản.
- Chụp CT ngực bụng: thấy hình ảnh thoát vị khe thực quản trên CT là một khối (có thể có mức nước hơi hay không) nằm sau tim. Khi mạc nối lớn bị thoát vị, hình ảnh trên CT là tăng khối lượng mô mỡ quanh thực quản.
- Chụp MRI: tương tự chụp CT, có thể thấy thoát vị mạc nối lớn cạnh thực quản với hình ảnh của một khối mỡ liên tục với các mạch máu và phát triển từ khoang bụng lên lồng ngực.
- Siêu âm bụng: khe thực quản giãn rộng đến 16-21 mm, chứng tỏ không phải thực quản mà là dạ dày nằm ở khe thực quản. Dấu hiệu này có độ nhạy 100% và độ đặc hiệu 90% trong chẩn đoán thoát vị khe thực quản.
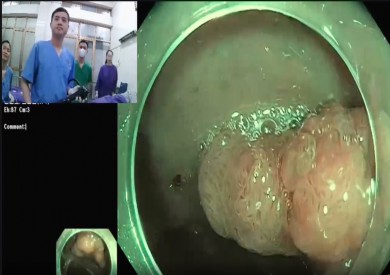
- Nội soi thực quản-dạ dày: thoát vị khe thực quản có thể được chẩn đoán dễ dàng bởi nội soi thực quản-dạ dày. Trên nội soi, thoát vị khe thực quản biểu hiện bằng hình ảnh niêm mạc dạ dày nằm ở phía trên khe thực quản của cơ hoành. Hình ảnh này có thể được quan sát từ phía trên (thực quản) xuống hay từ phía dưới (dạ dày) lên. Nội soi giúp phân loại viêm loét thực quản do trào ngược:
 + Độ 1: Thực quản viêm đỏ.
+ Độ 1: Thực quản viêm đỏ.
+ Độ 2: Thực quản có các vết loét thẳng và không hội tụ.
+ Độ 3: Thực quản có các vết loét ngoằn ngèo và hội tụ.
+ Độ 4: Thực quản bị chít hẹp hay thực quản Barrett.
III. CHỈ ĐỊNH
- Tất cả các trường hợp thoát vị khe hoành, cạnh thực quản.
- Các trường hợp thoát vị trượt:
+ Triệu chứng không được kiểm soát hoàn toàn bởi thuốc ức chế bơm proton, hoặc người bệnh muốn được điều trị dứt điểm trong một lần.
+ Nội soi: thực quản bị hẹp hay Barrett thực quản (độ 4).
+ Người bệnh có triệu chứng ngoài thực quản, thí dụ như triệu chứng hô hấp (ho, khò khè, sặc), triệu chứng tai mũi họng (viêm họng, khàn tiếng, viêm tai giữa), triệu chứng răng (bào mòn men răng)…
IV. CHỐNG CHỈ ĐỊNH
Tình trạng lâm sàng không ổn định, rối loạn thông khí phổi, tình trạng cao áp phổi, bệnh tim mạch nặng.
V. CHUẨN BỊ
1. Điều dưỡng, bác sỹ điều trị
- Đánh giá tình trạng Người bệnh trước mổ: mức độ suy hô hấp, viêm phổi, viêm đường hô hấp trên, tình trạng dinh dưỡng toàn thân, dấu hiệu mất nước, điện giải, tình trạng nhiễm trùng …
- Điều chỉnh rối loạn điện giải, toan kiềm, phát hiện và điều trị hạ đường huyết.
- Giải thích tình trạng bệnh, cách thức phẫu thuật, tai biến và biến chứng có thể xảy ra trong và sau mổ
- Kháng sinh dự phòng, an thần...
2. Người bệnh
- Vệ sinh thân thể, làm sạch đường tiêu hóa: rửa dạ dày, thụt tháo...
- Nhịn ăn hoàn toàn trước mổ 12h.
3. Chuẩn bị dụng cụ
- Có thể thực hiện phẫu thuật nội soi hay mổ mở
- Mổ nội soi: dàn máy mổ nội soi, camera góc nhìn 30o, trocart 10mm, 5mm, kim, chỉ khâu tiêu chậm, tấm lưới nhân tạo...
- Mổ mở: bộ dụng cụ mổ bụng trung phẫu, kim, chỉ tiêu chậm, tấm lưới nhân tạo để sử dụng trong trường hợp cơ hoành có lỗ thoát vị lớn.
VI. CÁC BƯỚC TIẾN HÀNH
Phẫu thuật điều trị thoát vị khe hoành có thể được thực hiện qua nội soi hay mổ mở. Hiện nay, phẫu thuật nội soi ngày càng được thực hiện nhiều hơn. Quá trình phẫu thuật được thực hiện qua 2 bước (nếu thoát vị trượt):
1. Phẫu thuật sửa chữa lỗ thoát vị:
- Đưa phần dạ dày bị thoát vị (và tâm vị, trong trường hợp thoát vị trượt) trở lại ổ bụng.
- Khâu đóng lỗ thoát vị (khép khe thực quản của cơ hoành). Nếu lỗ thoát vị lớn, có thể đặt mảnh ghép che lỗ thoát vị.
- Có thể cân nhắc đến việc cố định dạ dày vào thành bụng bằng cách mở dạ dày ra da tạm thời nếu người bệnh bị thoát vị cạnh thực quản.
2. Phẫu thuật chống trào ngược: Các phẫu thuật này được chia làm hai loại chính:
- Khâu cuốn phình vị quanh tâm vị (phẫu thuật Nissen, Toupet).
- Cố định tâm vị vào vùng bụng sau (phẫu thuật Hill)..
- Kết thúc cuộc mổ là đóng bụng, rút trocar.
VII. CHĂM SÓC VÀ THEO DÕI SAU MỔ
- Theo dõi tình trạng hô hấp, tim mạch.
- Tiếp tục kháng sinh tĩnh mạch 7-10 ngày.
- Bồi phụ nước, điện giải, nuôi dưỡng qua đường tĩnh mạch hoàn toàn từ 2 -3 ngày, sau đó cho ăn đường miệng hoặc qua ống thông dạ dày.
- Chăm sóc vết thương mỗi ngày và cắt chỉ sau 07 ngày.
VIII. BIẾN CHỨNG VÀ XỬ TRÍ BIẾN CHỨNG
- Tràn khí màng phổi, xẹp phổi: dẫn lưu khí khoang màng phổi, thở máy.
- Nhiễm trùng phổi, nhiễm trùng huyết, nhiễm trùng tiểu…: làm kháng sinh đồ và điều trị kháng sinh.
- Thoát vị hoành tái phát (5-20%), và khoảng 30% cho các trường hợp dùng mảnh ghép nhân tạo.
(Lượt đọc: 3397)
Tin tức liên quan
- MỞ THÔNG DẠ DÀY
- KỸ THUẬT KHÂU PHỤC HỒI THÀNH BỤNG DO TOÁC VẾT MỔ
- PHẪU THUẬT TẠO HÌNH HOẶC THAY VAN BA LÁ ĐƠN THUẦN
- PHẪU THUẬT THAY HOẶC TẠO HÌNH VAN HAI LÁ KẾT HỢP THAY HOẶC TẠO HÌNH VAN ĐỘNG MẠCH CHỦ
- BÓC PHÚC MẠC KÈM ĐIỀU TRỊ HÓA CHẤT TRONG PHÚC MẠC TRONG MỔ
- PHẪU THUẬT THAY VAN HAI LÁ
- PHẪU THUẬT LONGO
- PHẪU THUẬT TẠO HÌNH VAN HAI LÁ Ở BỆNH VAN HAI LÁ KHÔNG DO THẤP
- Phẫu thuật longo kết hợp khâu treo trĩ
- PHẪU THUẬT ĐIỀU TRỊ VỠ PHẾ QUẢN DO CHẤN THƯƠNG NGỰC ĐẠI CƯƠNG
- Tiêu điểm
- Tin đọc nhiều