Đề tài "Ứng dụng nẹp vis Miniplate trong điều trị gãy xương hàm trên – xương hàm dưới và các xương tầng giữa mặt tại Bệnh viện đa khoa tỉnh Quảng Ninh 2014-2016”
(Cập nhật: 29/11/2017)
Đề tài khoa học cấp cơ sở "Ứng dụng nẹp vis Miniplate trong điều trị gãy xương hàm trên – xương hàm dưới và các xương tầng giữa mặt tại Bệnh viện đa khoa tỉnh Quảng Ninh 2014-2016”, chủ nhiệm: Bs CKII Nguyễn Công Suất
MỤC LỤC
ĐẶT VẤN ĐỀ
CHƯƠNG I: TỔNG QUAN
I. Vài nét về chấn thương vùng hàm mặt.
II. Đại cương giải phẫu khối xương mặt.
1. Giải phẫu định khu vùng hàm dưới.
2. Giải phẫu khối xương tầng giữa mặt và sự liên quan tới
chấn thương.
3. Điều trị gãy xương hàm dưới và xương hàm trên.
CHƯƠNG II: ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu
2. Địa điểm nghiên cứu
3. Thời gian nghiên cứu
4. Phương pháp nghiên cứu
4. Phương tiện, dụng cụ
CHƯƠNG III: KẾT QUẢ NGHIÊN CỨU
1. Gãy xương hàm dưới kết hợp với xương hàm trên theo tuổi
2. Gãy xương hàm dưới phối hợp xương hàm trên theo giới
3. Các dấu hiệu lâm sàng gãy xương hàm dưới phối hợp với
xương hàm trên
4. Chấn thương hàm mặt phối hợp với các tổn thương khác
4. Thời gian từ khi bị tai nạn đến khi được phẫu thuật
5. Đánh giá bệnh nhân trước phẫu thuật.
7. Đánh giá kết quả điều trị
8. So sánh giá thành nẹp vis titanium với chỉ thép và nẹp tự tiêu
CHƯƠNG IV: BÀN LUẬN
CHƯƠNG V: KẾT LUẬN
CHƯƠNG VI: KIẾN NGHỊ
TÀI LIỆU THAM KHẢO
ĐẶT VẤN ĐỀ
Chấn thương hàm mặt là một cấp cứu thường gặp, thường do tai nạn giao thông, lao động, sinh hoạt, đánh nhau. Đặc điểm quan trọng của chấn thương vùng hàm mặt là ảnh hưởng lớn tới khuôn mặt, tới các chức năng và thẩm mỹ, những trường hợp nặng gây tổn thương phức tạp và chấn thương sọ não, đa chấn thương, đôi khi nguy hiểm tới tính mạng.
Theo thống kê trong 17 năm (từ 1975 - 1993) tại bệnh viện Răng hàm mặt thành phố Hồ Chí Minh có 2348 trường hợp chấn thương hàm mặt. Trần Văn Trường và Trương Mạnh Dũng thống kê trong 11 năm (1988 - 1999) tại bệnh viện Răng hàm mặt trung ương Hà Nội có 2147 trường hợp chấn thương hàm mặt.
Trong giai đoạn hiện nay sự bùng nổ của các loại phương tiện giao thông nhất là ô tô, xe máy tốc độ cao, cơ sở hạ tầng chưa đồng bộ, ý thức của người tham gia giao thông chưa cao, cùng với sự phát triển mạnh mẽ của các loại hình lao động, cùng với lối sống của các tầng lớp trong xu thế hội nhập, phát triển kinh tế, chấn thương hàm mặt thường xuyên gặp và việc điều trị gãy phức hợp xương hàm trên, dưới ngày càng quan trọng. Nếu được chẩn đoán đúng, kịp thời sẽ giúp cho bệnh nhân thoát khỏi tình trạng nguy hiểm tính mạng, phục hồi được các chức năng, khôi phục thẩm mĩ của bệnh nhân ở mức tối đa. Còn nếu không xử lý, chẩn đoán chính xác sẽ nguy hiểm đến tính mạng và ảnh hưởng tới chức năng thẩm mĩ của bệnh nhân.
Với mục đích giảm tối thiểu các di chứng của chấn thương hàm mặt, nâng cao chất lượng điều trị các gãy xương vùng hàm mặt, phục hồi tối đa các chức năng và thẩm mĩ chúng tôi tiến hành nghiên cứu đề tài: “ Ứng dụng nẹp vis Miniplate trong điều trị gãy xương hàm trên – xương hàm dưới và các xương tầng giữa mặt tại bệnh viện đa khoa tỉnh Quảng Ninh 2014-2016”, nhằm mục tiêu:
Đánh giá kết quả điều trị bằng nẹp Miniplate đối với xương hàm trên, xương hàm dưới.
CHƯƠNG I
TỔNG QUAN
I. VÀI NÉT VỀ CHẤN THƯƠNG VÙNG HÀM MẶT
1. Trong nước
Từ nhiều năm nay các nhà ngoại khoa cũng như các nhà phẫu thuật Răng hàm mặt đã có nhiều nghiên cứu về chấn thương hàm mặt.
- Võ Thế Quang, Mai Đình Hưng (1962), nghiên cứu chấn thương hàm mặt tại khoa Răng hàm mặt Bệnh viên Việt Đức nay là viện RHM Hà Nội.
- Năm 1967 Nguyễn Huy Phan đã đưa nhận xét một số trường hợp gãy xương hàm trên được điều trị bằng thủ thuật treo Adams.
- Lâm Ngọc Ấn (1993 – Thành phố HCM) nhận thấy nguyên nhân gây tai nạn chủ yếu là do tai nạn giao thông (78,66%).
- Võ Thế Quang, Mai Đình Hưng (1962), mô tả các tổn thương lớn ở mặt do gấu vồ.
- Trần Văn Trường và cộng sự (1999- Hà Nội) nghiên cứu 2149 ca bị chấn thương hàm mặt tại viện răng hàm mặt Hà Nội từ 1988-1998.
- 1961 Nguyễn Dương Hồng đã nghiên cứu máng nhựa để cố định xương.
- Năm 1972 Mai Đình Hưng đã đưa ra nhận xét điều trị gãy phối hợp xương tầng giữa mặt bằng phẫu thuật.
- Năm 1992 tổng kết kinh nghiệm thực tế giảng dạy và điều trị cấp cứu chấn thương hàm mặt gần 30 năm Vó Thế Quang tái bản cuốn sách ‘Cấp cứu RHM’ trong đó có 1 chương nói về cấp cứu chấn thương vùng hàm mặt.
- Năm 2001 Nguyễn Thế Dũng có công trình nghiên cứu về đặc điểm lâm sàng và kết quả điều trị gãy xương hàm trên tại bệnh viện Khánh Hòa (1985-2003).
- Năm 2002 Nguyễn Quốc Đức có công trình nghiên cứu phẫu thuật xương hàm trên bằng chỉ thép.
2. Ngoài nước
- Acton C.H và cộng sự (1996 - Australia) thấy chấn thương hàm mặt do tai nạn giao thông là chủ yếu.
- Gopalakrishna G và cộng sự (1998 – Mỹ) thấy vết thương phần mềm chiếm 72% trong tổng số các vết thương hàm mặt.
- 1866 nẹp vis được sử dụng để cố định xương.
- 1869 Thomat đã tiến hành phẫu thuật kết hợp xương bằng chỉ thép.
II. ĐẠI CƯƠNG GIẢI PHẪU KHỐI XƯƠNG MẶT
Khối xương mặt được gắn vào nửa trước của hộp sọ một cách vững chắc, người ta chia khối xương mặt thành ba tầng:
- Tầng trên ( là một phần của xương sọ, được coi là tầng trước của sọ mặt, tuy nhiên có liên quan mật thiết với chấn thương hàm mặt).
- Tầng giữa: bao gồm 13 xương khớp xung quanh xương hàm trên.
- Tầng dưới: xương hàm dưới, chỉ là một xương độc lập và đối xứng, đây là xương động duy nhất của khối xương mặt.
1. Giải phẫu định khu vùng hàm dưới
- Vùng hàm dưới bao gồm duy nhất một xương hàm dưới và các tổ chức phần mềm bao quanh xương hàm dưới.
- Giới hạn: phía trên là má và xương hàm trên, phía dưới là bờ dưới của xương hàm dưới, phía trước là cằm, phía sau là bờ sau cành lên xương hàm dưới.
1.1. Giải phẫu xương hàm dưới
- Hình thể ngoài
o Xương hàm dưới là xương lẻ và là xương động duy nhất trong khối xương sọ mặt, gồm hai phần:
§ Phần thân hàm: hình móng ngựa, có 2 mặt: mặt trước, mặt sau và hai bờ: bờ trên, bờ dưới.
§ Cành cao cong hơn, hình vuông hơi chếch từ trước ra sau: bao gồm mặt ngoài, mặt trong, bờ trước, bờ trên, mỏm vẹt và lồi cầu.
- Hình thể trong
Ở giữa là tổ chức xốp, xung quanh có tổ chức dày đặc và cứng bọc ngoài, mỗi bên có 1 ống răng dưới cho dây thần kinh và mạch máu răng dưới đi qua.
Ở trẻ em trước khi mọc răng vĩnh viễn có các mầm răng mọc trong cành ngang xương hàm dưới.
- Hệ thống cơ nhai
Nhóm cơ nâng hàm
Nhóm cơ hạ hàm
1.2. Phân loại gãy xương hàm dưới.
Có nhiều cách phân loại gãy xương hàm dưới, dựa vào vị trí đường gãy, số lượng hay tính chất tổn thương…
+ Phân loại theo tổn thương của Gustav O.Kruger
Gãy đơn giản không di lệch
Gãy cành tươi
Gãy phức hợp
Gãy nát nhiều mảnh
+ Phân loại dựa vào vị trí đường gãy theo Digman R.O và Nativig
Gãy chính giữa
Gãy vùng bên
Gãy cành ngang
Gãy góc hàm
Gãy cành cao
Gãy lồi cầu
Gãy mỏm vẹt
Gãy xương ổ răng
+ Phân loại theo tính chất và số lượng đường gãy.
Gãy một phần
Gãy toàn bộ
Gãy một dường
Gãy hai đường
2. Giải phẫu khối xương tầng giữa mặt và sự liên quan tới chấn thương.
Tầng giữa khối mặt gồm những xương chính sau
Xương hàm trên
Xương gò má
Xương mũi
Xương ổ mắt
Các xương hàm trên, xương gò má, xương lệ, xương mũi, xương khẩu cái, xương xoăn mũi dưới và xương lá mía được coi như 1/3 giữa của xương mặt. Về mặt cơ thể học, mặc dù xương bướm, xương trán và xương sàng không kể là thành phần của xương khối mặt, nhưng các xương này cũng thường bị chấn thương đồng thời trong trường hợp gãy tầng giữa mặt.
Tầng giữa mặt được tạo bởi sự hợp lại của nhiều xương khác nhau, do đó khi bị chấn thương khối mặt không chỉ có một xương bị tổn thương mà còn nhiều xương liên quan khác nhất là những xương nhô cao như xương mũi, xương gò má cũng bị tổn thương theo…
2.1. Phân loại gãy xương hàm trên:
+ Gãy một phần xương hàm trên
Gãy mỏm lên xương hàm trên
Lún hoặc vỡ thành trước xoang hàm
Gãy bờ dưới ổ mắt và sàn ổ mắt
Gãy xương ổ răng
Gãy mỏm khẩu cái và vòm khẩu cái
+Gãy toàn bộ xương hàm trên
Gãy dọc
Gãy tách rời chính giữa
Gãy Lefort I + gãy dọc giữa + mỗi bên một đường gãy
qua răng 4 hoặc 5
Gãy rời hoàn toàn xương hàm trên 1 bên
Gãy Lefort I làm 3 mảnh, mảnh gãy giữa mang khối răng
cửa
Gãy tách rới khối răng cửa, răng nanh đi lên dọc theo
mỏm lên xương hàm trên
Gãy ngang
Gãy Lefort I
Gãy Lefort II
Gãy Lefort III
3. Điều trị gãy xương hàm dưới và xương hàm trên
Mục đích: phục hồi chức năng, phục hồi thẩm mĩ
Yêu cầu: nắn chỉnh lại xương gãy, cố định lại xương gãy, ngăn ngừa các biến chứng.
3.1. Điều trị tại chỗ:
Gãy xương hàm dưới thường có di lệch lớn do sự co kéo của các cơ kéo hàm lên và kéo hàm xuống và cơ đưa hàm sang hai bên.
Xương hàm trên là xương xốp được nuôi dưỡng tốt hơn, chóng liền hơn.
Việc nắn chỉnh phải được làm ngay sau khi toàn thân đã ổn định, tại chỗ bớt phù nề và loại trừ hoặc đã điều trị chấn thương sọ não phối hợp.
Cố định bằng phẫu thuật:
Gãy xương hàm dưới phối hợp với Xương hàm trên được điều trị bằng phẫu thuật cố định kết hợp xương bằng chỉ thép + treo xương hoặc kết hợp xương bằng nẹp vis miniplate, nẹp vis tự tiêu, inion CPS Implants.
Cố định bằng nẹp vis là sự cố định chắc chắn nhất. Đây là phương pháp hiện đại có nhiều ưu điểm, áp dụng rộng rãi trong các trường hợp gãy xương vùng hàm mặt.
3.2. Hệ thống nẹp vis thường dùng
Nẹp vis lớn tạo sức ép đầu gãy
Loại vis tạo sức ép dọc trục
Loại vis tạo sức ép lệch trục
Loại vis xuyên ép
Nẹp vis nhỏ (mini plate) sử dụng trong điều trị gãy xương gồm 2 loại: tạo sức ép đầu gãy và không tạo sức ép đầu gãy.
3.3. Phẫu thuật kết hợp xương bằng nẹp vis
Buộc cung hoặc các nút chuẩn bị cho việc cố định hai hàm
Rạch bờ dưới ổ mắt hoặc rãnh tiền đình hàm trên, ngách lợi hàm dưới hoặc bờ dưới xương hàm dưới.
Nắn chỉnh xương gãy về đúng vị trí
Đặt thanh mẫu lên xương và uốn theo bề mặt xương, uốn nẹp theo thanh mẫu
Đặt nẹp lên mặt xương, cố định bằng kìm giữ nẹp khoan lỗ đầu tiên
Bắt vis, khoan lỗ thứ 2, lần lượt vặn từng bên, ép chặt hai đầu gãy.
Khoan và bắt vis ở các vị trí trung gian
Tháo bỏ các phương tiện cố định, kiểm tra khớp cắn
Khâu phục hồi phần mềm.
CHƯƠNG II
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu
Đối tượng nghiên cứu gồm tất cả các bệnh nhân bị chấn thương hàm mặt được chẩn đoán là gãy xương hàm dưới và xương hàm trên, thoả mãn điều kiện:
- Đánh giá Glasgow đạt 15 điểm.
- Bị chấn thương hàm mặt trong thời gian từ 01/01/2014 đến 31/10/2016.
Tiêu chuẩn chẩn đoán dựa vào lâm sàng, x-quang của gãy xương hàm dưới hoặc xương hàm trên, hoặc gãy phối hợp xương hàm trên, dưới.
- Trong thời gian từ tháng 01 năm 2014 đến tháng 10 năm 2016, tại khoa Răng hàm mặt bệnh viện Đa khoa Tỉnh chúng tôi đã phẫu thuật kết hợp xương đựơc 216 bệnh nhân, phẫu thuật tháo nẹp 121 bệnh nhân.
2. Địa điểm nghiên cứu
Nghiên cứu được thực hiện tại khoa Răng hàm mặt bệnh viện đa khoa tỉnh Quảng Ninh.
3. Thời gian nghiên cứu
Từ tháng 01 năm 2014 đến tháng 10 năm 2016.
4. Phương pháp nghiên cứu
Mô tả cắt dọc, không so sánh đối chứng.
Tham gia khám, chẩn đoán, phụ mổ, theo dõi và đánh giá kết quả điều trị theo mẫu bệnh án chung của khoa Răng hàm mặt Bệnh viện đa khoa tỉnh Quảng Ninh.
Khám lâm sàng:
Nguyên tắc: tuân theo nguyên tắc chung của khám chấn thương hàm mặt
Chú ý các tổn thương tại chỗ và tổn thương phối hợp với các cơ quan khác như vỡ xương sọ, nền sọ, tổn thương não – màng não, mắt, mũi, vết thương ngực bụng, cột sống, các chi…
Chụp XQ vùng mặt
Các phim thường qui:
Đối chiếu với lâm sàng.
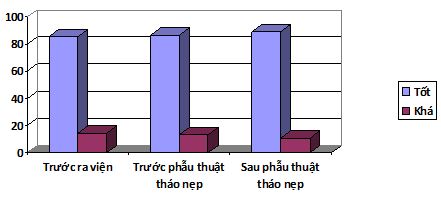
Đánh giá kết quả phục hồi chức năng và thẩm mĩ khi bệnh nhân ra viện và trước khi tháo phương tiện kết hợp xương theo 3 chỉ tiêu: tốt, khá, kém.
Tiêu chí đánh giá kết quả điều trị
|
|
Giải phẫu |
Chức năng |
Thẩm mĩ |
|
Tốt |
Xương liền tốt Không biến dạng Không di lệch Khớp cắn đúng |
Ăn nhai, nuốt và cảm giác bình thường Há ngậm miệng bình thường > 3cm |
Mặt cân đối Sẹo mổ đẹp |
|
Khá |
Xương liền Biến dạng và di lệch ít Khớp cắn đúng |
Ăn nhai được Há miệng hạn chế ít ( từ 1-3cm) |
Mặt biến dạng ít Sẹo xấu phần mềm có thể phải sửa lại |
|
Kém |
Xương liền kém hoặc không liền Xương biến dạng Khớp cắn sai |
Há miệng hạn chế < 1cm Khớp cắn sai Ăn nhai khó hoặc không ăn nhai được |
Xương và phần mềm biến dạng Cần phải phẫu thuật lại. |
5. Phương tiện, dụng cụ
- Bộ thăm khám lâm sàng: khay quả đậu, gương, gắp.
- Đèn đủ ánh sang, đèn đọc phim.
- Bàn mổ với phương tiện gây mê nội khí quản
- Dao điện, máy hút
- Máy khoan xương và các mũi khoan các cỡ
- Cây bóc tách xương các loại, đục xương, kìm gặm xương.
- Các bộ nẹp vis các cỡ.
- Kim chỉ nhỏ các loại khâu phục hồi phần mềm
- Máy ảnh
- Xử lý số liệu
- Tất cả các số liệu thu thập, tổng kết được xử lý theo thuật toán thống kê y học, chương trình SPSS 16.0
CHƯƠNG III
KẾT QUẢ NGHIÊN CỨU
1. Gãy xương hàm dưới phối hợp với xương hàm trên theo tuổi.
Bảng 1: Gãy xương hàm dưới phối hợp với gãy xương hàm trên theo tuổi
|
Nhóm tuổi |
Số bệnh nhân |
Tỷ lệ (%) |
|
6 – 18 tuổi |
24 |
11,1% |
|
19 – 39 tuổi |
141 |
65,3% |
|
40 – 59 tuổi |
40 |
18,5% |
|
≥ 60 tuổi |
11 |
5,1% |
|
Tổng |
216 |
100% |
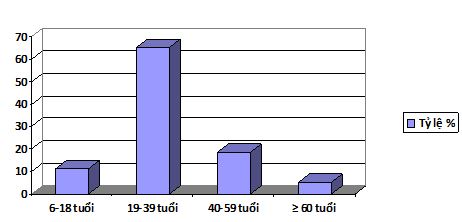
Biểu đồ 1: Gãy xương hàm dưới phối hợp với gãy xương hàm trên theo tuổi
Nhận xét:
- Lứa tuổi từ 19-39 là lứa tuổi chiếm tỷ lệ cao nhất 65,3%
- Lứa tuổi ≥ 60 chiếm tỷ lệ nhỏ nhất, 5,1%
2. Gãy xương hàm dưới phối hợp xương hàm trên theo giới.
Bảng 2: Phân loại gãy xương hàm dưới phối hợp với xương hàm trên theo giới
|
Giới |
Số bệnh nhân |
Tỷ lệ % |
|
Nam |
174 |
80,5% |
|
Nữ |
42 |
19,5% |
|
Tổng |
216 |
100% |
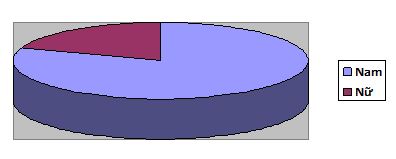
Biểu đồ 2: Phân loại gãy xương hàm dưới phối hợp với xương hàm trên theo giới
Nhận xét:
- Số bệnh nhân nam gãy xương hàm chiếm tỷ lệ 80,5%.
- Chỉ có 19,5% số bệnh nhân gãy xương hàm là nữ.
- Bệnh nhân gãy xương gặp nhiều ở nam hơn nữ với tỷ lệ 4/1.
3. Các dấu hiệu lâm sàng gãy xương hàm dưới phối hợp xương hàm trên.
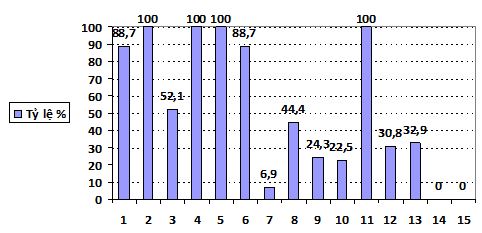
Bảng 3: Các dấu hiệu lâm sàng của gãy xương hàm dưới phối hợp với gãy xương hàm trên
|
STT |
Các biểu hiện lâm sàng |
Số bệnh nhân |
Tỷ lệ % |
|
1 |
Di lệch khớp cắn xương hàm dưới |
63 |
88,7% |
|
2 |
Sưng nề tại chỗ xương hàm dưới |
71 |
100% |
|
3 |
Bầm tím tại chỗ xương hàm dưới |
37 |
52,1% |
|
4 |
Mặt sưng nề biến dạng |
71 |
100% |
|
5 |
Há miệng hạn chế |
71 |
100% |
|
6 |
Khớp cắn sai |
63 |
88,7% |
|
7 |
Chảy máu mũi |
15 |
6,9% |
|
8 |
Di động bất thường xương hàm trên |
75 |
44,4% |
|
9 |
Mất liên tục xương hàm trên |
41 |
24,3% |
|
10 |
Bầm tím quanh hố mắt |
38 |
22,5% |
|
11 |
Đau chói khi ấn điểm gãy xương hàm |
216 |
100% |
|
12 |
Xuất huyết dưới kết mạc mắt |
52 |
30,8% |
|
13 |
Rách phần mềm |
71 |
32,9% |
|
14 |
Rối loạn vận động mắt, nhìn đôi |
0 |
0% |
|
15 |
Chảy dịch não tủy qua mũi |
0 |
0% |
Biểu đồ 3: Các dấu hiệu lâm sàng của gãy xương hàm dưới phối hợp với gãy xương hàm trên
Nhận xét:
-Tất cả các bệnh nhân gãy xương đều có dấu hiệu sưng nề tại chỗ, há miệng hạn chế, ấn đau chói tại điểm gãy xương.
-Không có trường hợp nào rối loạn vận động mắt, nhìn đôi và chảy dịch não tuỷ qua mũi.
4. Chấn thương hàm mặt phối hợp với các tổn thương khác.
Bảng 4: Các loại tổn thương phối hợp với chấn thương hàm mặt
|
STT |
Tổn thương |
Số ca |
Tỷ lệ % |
|
1 |
Chấn thương sọ não |
15 |
6,9% |
|
2 |
Chấn thương ngực |
7 |
3,2% |
|
3 |
Chấn thương bụng |
3 |
1,4% |
|
4 |
Chấn thương chi |
11 |
5,1% |
Nhận xét:
- Có 6,9 % bệnh nhân gãy xương hàm mặt có kèm theo các tổn thương sọ não, 5,1% bệnh nhân có kèm theo chấn thương chi. Chỉ có 1,4% bệnh nhân có kèm theo chấn thương bụng.
5. Thời gian từ khi bệnh nhân bị tai nạn đến khi được phẫu thuật
Bảng 5:Thời gian từ khi bệnh nhân bị tai nạn đến khi được phẫu thuật
|
Thời gian |
< 4 ngày |
4 – 7 ngày |
> 7 ngày |
Tổng |
|
Số bệnh nhân |
138 |
52 |
26 |
216 |
|
Tỷ lệ % |
63,9% |
24,1% |
12,0% |
100% |
Biểu đồ 4: Thời gian từ khi bệnh nhân bị tai nạn đến khi được phẫu thuật
Nhận xét:
- Đa số bệnh nhân được phẫu thuật sớm (< 4 ngày)
- Có 12,0% bệnh nhân được phẫu thuật sau 7 ngày
6. Đánh giá bệnh nhân trước phẫu thuật.
6.1 Về chức năng
Bảng 6: Đánh giá bệnh nhân trước phẫu thuật về mặt chức năng
|
|
Số lượng |
Tỷ lệ % |
|
Ăn nhai tốt |
17 |
7,9% |
|
Ăn nhai được nhưng không tốt |
33 |
15,3% |
|
Nhai kém |
166 |
76,8% |
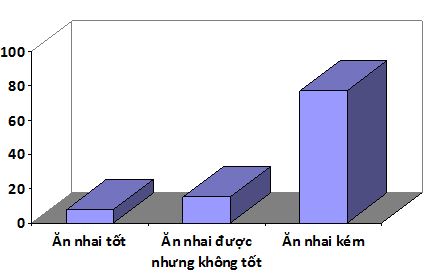
Biểu đồ5: Đánh giá bệnh nhân trước phẫu thuật về mặt chức năng
Nhận xét:
- Phần lớn các bệnh nhân gãy xương đều nhai kém trước phẫu thuật, chiếm tỷ lệ 76,8%, các bệnh nhân nhai được nhưng nhai không tốt chiếm 15,3%, chỉ có 7,9% bệnh nhân ăn nhai bình thường.
6.2 Về thẩm mĩ.
Bảng 7: Đánh giá bệnh nhân trước phẫu thuật về mặt thẩm mỹ
|
|
Số lượng |
Tỷ lệ % |
|
Mặt cân đối |
12 |
5,6% |
|
Mặt biến dạng |
204 |
94,4% |
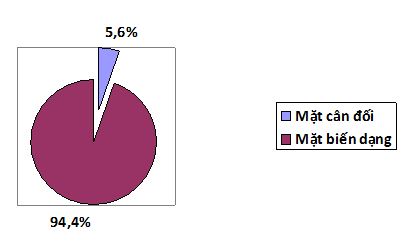
Biểu đồ 6: Đánh giá bệnh nhân trước phẫu thuật về mặt thẩm mỹ
Nhận xét:
- Có 94,4% bệnh nhân trong nghiên cứu bị biến dạng mặt do gãy xương.
7. Đánh giá kết quả điều trị
7.1 Về giải phẫu
Bảng 8: Đánh gía kết quả điều trị về mặt giải phẫu
|
Tình trạng |
Tốt |
Khá |
Tổng |
|||
|
n |
% |
n |
% |
N |
% |
|
|
Truớc khi ra viện |
191 |
88,4% |
25 |
11,6% |
216 |
100% |
|
Trước khi phẫu thuật tháo nẹp |
114 |
94,2% |
7 |
5,8% |
121 |
100% |
|
Sau tháo nẹp 3-6 tháng |
114 |
94,2% |
7 |
5,8% |
121 |
100% |
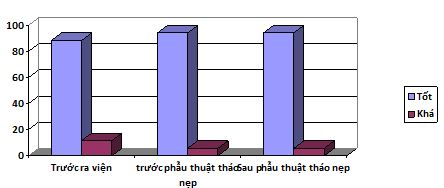
Biểu đồ 7: Đánh gía kết quả điều trị về mặt giải phẫu
Nhận xét:
- Đa số các bệnh nhân đạt được sự hồi phục tốt về mặt giải phẫu trước khi ra viện: 88,4%; có 11,6% bệnh nhân hồi phục khá. Không có bệnh nhân nào hồi phục kém.
- Số các bệnh nhân đạt được sự hồi phục tốt về mặt giải phẫu trước khi phẫu thuật tháo nẹp là: 94,2%; có 5,8% bệnh nhân hồi phục khá. Không có bệnh nhân nào hồi phục kém.
- Sau phẫu thuật tháo nẹp 3-6 tháng có 94,2% có kết quả giải phẫu tốt, chỉ có 5,8% bệnh nhân có kết quả phục hồi giải phẫu khá.
7.2 Về chức năng
Bảng 9: Đánh giá kết quả điều trị về mặt chức năng
|
Tình trạng |
Tốt |
Khá |
Tổng |
|||
|
n |
% |
n |
% |
n |
% |
|
|
Truớc khi ra viện |
182 |
84,3% |
34 |
15,7% |
216 |
100% |
|
Trước khi phẫu thuật tháo nẹp |
114 |
94,2% |
7 |
5,8% |
121 |
100% |
|
Sau tháo nẹp 3-6 tháng |
117 |
96,7% |
4 |
3,3% |
121 |
100% |
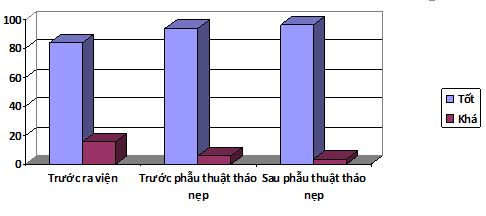
Biểu đồ 8: Đánh giá kết quả điều trị về mặt chức năng
Nhận xét:
- Đa số các bệnh nhân đạt được sự hồi phục tốt về mặt chức năng trước khi ra viện: 84,3%; có 15,7% bệnh nhân hồi phục khá. Không có bệnh nhân nào hồi phục kém.
- Số các bệnh nhân đạt được sự hồi phục tốt về mặt chức năng trước khi phẫu thuật tháo nẹp là: 94,2%; có 5,8% bệnh nhân hồi phục khá. Không có bệnh nhân nào hồi phục kém.
- Sau phẫu thuật tháo nẹp 3-6 tháng có 96,7% có kết quả về mặt chức năng tốt, chỉ có 3,3% bệnh nhân có kết quả phục hồi chức năng khá.
7.3 Về thẩm mỹ
Bảng 10 Đánh giá kết quả điều trị về mặt thẩm mỹ
|
Tình trạng |
Tốt |
Khá |
Tổng |
|||
|
n |
% |
n |
% |
N |
% |
|
|
Truớc khi ra viện |
185 |
85,6% |
14 |
14,4% |
216 |
100% |
|
Trước khi phẫu thuật tháo nẹp |
105 |
86,7% |
16 |
13,3% |
121 |
100% |
|
Sau tháo nẹp 3-6 tháng |
108 |
89,3% |
13 |
10,7% |
121 |
100% |
Biểu đồ 9: Đánh giá kết quả điều trị về mặt thẩm mỹ
Nhận xét
- Phần lớn các bệnh nhân đạt được sự hài lòng về thẩm mỹ trước khi ra viện: 85,6%; có 14,4% bệnh nhân hồi phục khá. Không có bệnh nhân nào hồi phục kém.
- Số các bệnh nhân đạt được sự hồi phục tốt về thẩm mỹ trước khi phẫu thuật tháo nẹp là: 86,7%; có 13,3%% bệnh nhân hồi phục khá. Không có bệnh nhân nào hồi phục kém.
- Sau phẫu thuật tháo nẹp 3-6 tháng có 89,3%% có kết quả thẩm mỹ tốt, chỉ có 10,7% bệnh nhân có kết quả phục hồi thẩm mỹ khá.
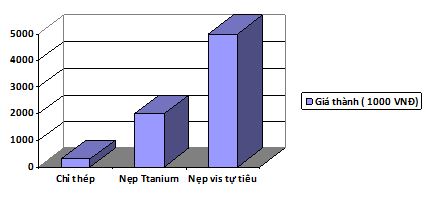
8. So sánh giá thành nẹp minivis với chỉ thép và nẹp vis tự tiêu
Bảng 11: so sánh giá thành nẹp vis titanium với chỉ thép và nẹp vis tự tiêu
|
|
Chỉ thép |
Nẹp minivis Titanium |
Nẹp vis tự tiêu |
|
Giá vật liệu/ 1 bệnh nhân(VNĐ) |
300.000 |
2.000.000 |
5.000.000 |
Biểu đồ 10: So sánh giá thành nẹp vis titanium với chỉ thép và nẹp vis tự tiêu
Nhận xét
- Giá thành của chỉ thép là rẻ nhất, chỉ bằng xấp xỉ 1/7 giá nẹp minivis titanium
- Giá thành nẹp vis tự tiêu gấp 2,5 lần giá nẹp minivis titanium
CHƯƠNG IV
BÀN LUẬN
4.1. ĐỘ TUỔI CỦA CHẤN THƯƠNG
Trong nghiên cứu này độ tuổi có tỷ lệ chấn thương cao nhất là độ tuổi từ 19-39, chiếm 65,3%. Nhóm tuổi trưởng thành là nhóm tuổi chủ lực tham gia trực tiếp lao động sản xuất và các hoạt động khác, là lứa tuổi tham gia giao thông tích cực nhất trong cộng đồng với hình thức tham gia giao thông chủ yếu là xe máy vì thế tỷ lệ chấn thương thường gặp cao nhất ở lứa tuổi này.
Lưa tuổi 40-59 cũng là lứa tuổi thường xuyên tham gia giao thông, nhưng ở lưa tuổi này khi tham gia giao thông thường cẩn thận hơn và tốc độ khi điều khiển phương tiện giao thông cũng chậm hơn lứa tuổi thanh niên nên tỷ lệ chấn thương ở lứa tuổi này là ít hơn, chiếm 18,5%.
Lứa tuổi 6-18 chủ yếu là từ 13-18 tuổi là lứa tuổi học sinh, sinh viên thường xuyên tham gia giao thông với phương tiện chủ yếu là xe máy và xe đạp, chiếm tỷ lệ chấn thương là 11,1%.
Lứa tuổi trên 60 là lứa tuổi đã nghỉ hưu, ít tham gia giao thông và lao động sản xuất cũng ít trực tiếp tham gia điều khiển phương tiện giao thông nên trong nghiên cứu của chúng tôi chỉ gặp 11 trường hợp, chiếm tỷ lệ 5,1%.
4.2. GIỚI TÍNH
Trong nghiên cứu của chúng tôi số lượng bệnh nhân nam vượt trội hơn số lượng bệnh nhân nữ. Nam chiếm 174 bệnh nhân với tỷ lệ 80,5% , nữ chiếm 42 ca, với tỷ lệ 19,5%. Tỷ lệ nam/nữ là 4/1.
Nguyên nhân do giới nữ thường tham gia giao thông cẩn thận hơn nam giới, ít sử dụng rượu bia hơn nam giới, ít tham gia vào các tai nạn tiêu cực hơn. Đồng thời trong lao động sản xuất nữ giới cùng thường cẩn thận hơn và tham gia vào các công việc ít nguy hiểm hơn.
Theo nghiên cứu của một số tác giả trong hước như Trần Văn Trường – bệnh viện Răng hàm mặt Trung Ương, tỷ lệ nam bị chấn thương hàm mặt nói chung là 82,5%, nữ là 14,8%. Còn theo Nguyễn Thế Dũng nghiên cứu ở bệnh viện Khánh Hòa, nam là 78%, nữ là 22%. Theo Ngô Thị Thu Hà nghiên cứu ở Bệnh Viện Việt Nam CuBa thì nam là 92%, nữ là 7,5%.
4.3. THỜI GIAN TỪ KHI BỆNH NHÂN BỊ TAI NẠN ĐẾN KHI ĐƯỢC PHẪU THUẬT.
Qua nghiên cứu của chúng tôi trong 216 bệnh nhân được phẫu thuật thì có 138 bệnh nhân chiếm tỷ lệ 63,9% được phẫu thuật sớm trong 3 ngày đầu, 190 bệnh nhân (88%) được phẫu thuật trong tuần đầu, số còn lại được phẫu thuật muộn do bệnh nhân có kèm theo chấn thương ở các cơ quan khác phải điều trị trước.
Thời gian phẫu thuật sớm sẽ tốt cho bệnh nhân vì xương chưa can, thể lực bệnh nhân còn tốt, tâm lý bệnh nhân thoải mái hơn và sự hồi phục sức khỏe tốt hơn.
Đối với những bệnh nhân có các chấn thương khác kèm theo như chấn thương phức tạp, chấn thương sọ não thường phải được xử lý về mặt chấn thương sọ não cho ổn định và xử lý các chấn thương ngoại khoa khác rồi mới xử lý chấn thương hàm mặt. Nhưng trong nghiên cứu của chúng tôi những bệnh nhân được phẫu thuật muộn hơn vẫn có kết quả khá và tốt, không có bệnh nhân nào phải phẫu thuật lại do đó vấn đề cơ bản là phải xử lý tốt ác chấn thương ngoại khoa, chấn thương sọ não và chấn thương hàm mặt để tránh bỏ sót các chấn thương phức tạp.
4.4. ĐÁNH GIÁ BỆNH NHÂN TRƯỚC PHẪU THUẬT VỀ CHỨC NĂNG VÀ THẨM MỸ:
Về mặt chức năng ăn nhai của bệnh nhân trước khi được phẫu thuật: có tới 76,8% bệnh nhân ăn nhai kém, 15,3% bệnh nhân ăn nhai được nhưng không tốt, chỉ có 7,9% bệnh nhân có thể ăn nhai bình thường.
Về mặt thẩm mỹ: có tới 94,4% bệnh nhân có khuôn mặt biến dạng không cân đối, chỉ có 5,6% bệnh nhân có khuôn mặt còn cân cân đối.
Như vậy hậu quả của gãy xương hàm mặt ảnh hưởng rất lớn đến chức năng ăn nhai và thẩm mỹ khuôn mặt của bệnh nhân, đòi hỏi được phẫu thuật sớm và kịp thời.
4.5. ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ BỆNH NHÂN TRƯỚC RA VIỆN, TRƯỚC PHẪU THUẬT THÁO NẸP VIS .
4.5.1 Về giải phẫu
Trong số các bệnh nhân nghiên cứu, trước khi bệnh nhân ra viện chúng tôi quan sát được kết quả như sau :
- Số các bệnh nhân đạt được sự hồi phục tốt về mặt giải phẫu trước khi ra viện: 88,4%.
o 11,6% bệnh nhân hồi phục khá.
o Không có bệnh nhân nào hồi phục kém.
- Số các bệnh nhân đạt được sự hồi phục tốt về mặt giải phẫu trước khi phẫu thuật tháo nẹp là: 94,2%.
o 5,8% bệnh nhân hồi phục khá.
o Không có bệnh nhân nào hồi phục kém.
Như vậy trước khi ra viện và trước phẫu thuật tháo nẹp vis phần lớn bệnh nhân được phục hồi tốt về giải phẫu, 94,2% bệnh nhân trước phẫu thuật tháo nẹp có xương liền tốt, không biến dạng, không di lệch và có khớp cắn đúng Kết quả hồi phục của bệnh nhân còn phụ thuộc một phần vào cơ địa và tình trạng thể lực của bệnh nhân nên cần theo dõi đánh giá tiếp.
Có tỷ lệ nhỏ xương gãy liền, khớp cắn đúng nhưng biến dạng và di lệch ít do bệnh nhân bị chấn thương gãy rất phức tạp, việc sắp xếp lại xương không thể hoàn chỉnh được như đúng cấu trúc giải phẫu, chúng tôi cố gắng đảm bảo được chức năng ăn nhai và thẩm mỹ tốt nhất cho bệnh nhân.
4.5.2 Về chức năng
Trước khi ra viện:
- 84,3% các bệnh nhân đạt được sự hồi phục tốt về mặt chức năng.
- 15,7% bệnh nhân hồi phục khá.
- Không có bệnh nhân nào hồi phục kém
Trước khi phẫu thuật tháo nẹp vis
- 94,2% các bệnh nhân đạt được sự hồi phục tốt về mặt chức năng.
- 5,8% bệnh nhân hồi phục khá.
- Không có bệnh nhân nào hồi phục kém.
Trước khi ra viện hầu hết các bệnh nhân đã ăn nhai, nuốt và cảm giác bình thường, há ngậm miệng bình thường. Chỉ có 15,7% bệnh nhân ăn nhai được nhứng còn há miệng hạn chế từ 1-3 cm. Tỷ lệ này tốt hơn sau > 6 tháng phẫu thuật (trước phẫu thuật tháo nẹp) , do có nhiều bệnh nhân hồi phục chậm hơn.
4.5.3. Về thẩm mỹ
Trước khi ra viện:
- Phần lớn các bệnh nhân đạt được sự hài lòng về thẩm mỹ trước khi ra viện: 85,6%.
- 14,4% bệnh nhân hồi phục khá.
- Không có bệnh nhân nào hồi phục kém.
Trước khi phẫu thuật tháo nẹp vis
- Số các bệnh nhân đạt được sự hồi phục tốt về thẩm mỹ trước khi phẫu thuật tháo nẹp là: 86,7%.
- 13,3%% bệnh nhân hồi phục khá.
- Không có bệnh nhân nào hồi phục kém.
Như vậy cả trước khi ra viện và trước khi phẫu thuật tháo nẹp vis, tỷ lệ bệnh nhân có khuôn mặt không biến dạng và sẹo mổ đẹp đều chiếm trên 85%, bệnh nhân hài lòng với kết quả thẩm mỹ của mình.
Chỉ có khoảng 14% bệnh có mặt biến dạng ít và có sẹo xấu phần mền, các trường hợp này chúng tôi sẽ kết hợp chỉnh sửa sẹo trong quá trình phẫu thuật tháo nẹp vis. Tuy nhiên tình trạng sẹo xấu đẹp còn phụ thuộc một phần vào cơ đia của bệnh nhân.
Không có bệnh nhân nào có xương và phần mềm biến dạng cần phải phẫu thuật lại.
Trong nghiên cứu 40 bệnh nhân tại bệnh viện Việt Nam- CuBa của Ngô Thị Thu Hà năm 2004-2005 cũng có kết quả khá và tốt là 100%.
4.6. ĐÁNH GIÁ BỆNH NHÂN SAU PHẪU THUẬT THÁO NẸP VIS 3-6 THÁNG – HIỆU QUẢ CỦA PHƯƠNG PHÁP ĐIỀU TRỊ BẰNG NẸP MINIPLATE ĐỐI VỚI XƯƠNG HÀM TRÊN VÀ XƯƠNG HÀM DƯỚI.
Sau khi phẫu thuật tháo nẹp vis, chúng tôi hẹn bệnh nhân quay trở lại tái khám sau 3- 6 tháng và thu được kết quả về chức năng và thẩm mỹ như sau:
+ Về giải phẫu:
- 94,2% có kết quả giải phẫu tốt.
- 5,8% bệnh nhân có kết quả phục hồi giải phẫu khá.
- Không có bệnh nhân nào phục hồi kém
+ Về mặt chức năng:
- 96,7% có kết quả về mặt chức năng tốt.
- Chỉ có 3,3% bệnh nhân có kết quả phục hồi khá.
- Không có bệnh nhân nào phục hồi kém
+ Về mặt thẩm mỹ:
- 89,3%% có kết quả thẩm mỹ tốt.
- 10,7% bệnh nhân có kết quả phục hồi thẩm mỹ khá.
- Không có bệnh nhân nào phục hồi kém.
Trong nghiên cứu của chúng tôi có 90% bệnh nhân được phẫu thuật kết hợp xương bằng nẹp minivis. Phương pháp kết hợp xương bằng nẹp vis là phương pháp tiên tiến tạo được sự cố định chắc chắn và tĩnh. Phương pháp này có nhiều ưu điểm được chỉ định rộng rãi và ngày càng tăng theo thời gian và đạt kết quả tốt. Đặc biệt trong các vùng khó kết hợp bằng chỉ thép như quanh hốc mắt, gãy phức hợp trán – mũi, xương bị lún hoặc nhiều mảnh vỡ….
Phương pháp kết hợp bằng chỉ thép và treo Adams có 19 bệnh nhân chiếm xấp xỉ 10%, phương pháp này có những hạn chế nhất định như tác dụng nắn chỉnh không cao, có thể nhiễm trùng theo đường dây treo từ trong miệng nên thời gian lành thương chậm. Nhưng có ưu điểm dễ làm và chi phí thấp. Nhưng tất cả các ca đều có kết quả điều trị khá và tốt.
Phương pháp kết hợp các trường hợp gãy xương đơn giản bằng chỉ thép chúng tôi không tiến hành vì có nhiều nhược điểm: khả năng cố định kém, khó tháo phương tiện kết hợp xương sau này.
Ngoài ra hiện nay còn 1 phương pháp tiên tiến là kết hợp xương bằng nẹp vis tự tiêu, cho kết quả tốt về sự hồi phục sau phẫu thuật, bệnh nhân không cần quay lại tháo nẹp, là vật liệu sinh học không ảnh hưởng đến các thăm dò chẩn đoán hình ảnh (Xquang, MRI), nhưng có nhược điểm không thể áp dụng nẹp vis tự tiêu với các đường gãy vụn, di lệch nhiều và có khuyết hổng xương .
Chúng tôi chưa có cơ hội được áp dụng phương pháp kết hợp xương bằng nẹp vis tự tiêu này trong nghiên cứu. Nhưng khi so sánh kết quả điều trị của chúng tôi với kết quả điều trị bằng nẹp vis tự tiêu trong nghiên cứu của các đồng nghiệp tại Bệnh viện Răng hàm mặt trung ương Hà Nội và Bệnh viện Việt Nam- CuBa thấy kết quả tương đồng về mặt phục hồi chức năng và thẩm mỹ cho bệnh nhân.
+ Về mặt kinh tế:
Kết hợp xương bằng chỉ thép là phương pháp rẻ tiền (giá thành vật liệu chỉ bằng 1/7 so với kết hợp xương bằng nẹp vis titanium), được áp dụng từ rất lâu trong y học, mang lại kết quả đáng kể. Tuy nhiên phương pháp này còn nhiều hạn chế nên ngày nay ít dùng. Nếu cần thiết có thể dùng chỉ thép nhưng phải phối hợp cùng nẹp vis.
Kết hợp xương hàm mặt bằng nẹp vis tự tiêu là phương pháp tiên tiến mới được đưa vào áp dụng tại các bệnh viện đầu ngành trong vài năm trở lại đây. Đã có nhiều luận văn tiến sỹ, bác sỹ chuyên khoa II… nghiên cứu về ưu nhược điểm của loại nẹp này. Nhìn chung cho kết quả tương đồng với sử dụng nẹp vis titanium về mặt thẩm mỹ và chức năng, ưu điểm hơn là loại nẹp vis này sẽ tự tiêu sau 24-36 tháng, bệnh nhân không phải chịu cuộc phẫu thuật lần 2 để tháo nẹp vis, tuy nhiên giá thành còn khá cao, gấp khoảng 2-3 lần so với nẹp vis titanium.
Kết hợp xương hàm bằng nẹp vis titanium vẫn đảm bảo sự hồi phục về mặt chức năng, thẩm mỹ và có giá thành hợp lý hơn đối với mặt bằng kinh tế của Việt Nam nói chung và của Tỉnh Quảng Ninh nói riêng.
CHƯƠNG V
KẾT LUẬN
Qua nghiên cứu 216 bệnh nhân được chẩn đoán và điều trị gãy xương hàm dưới phối hợp xương hàm trên bằng nẹp minivs từ tháng 1/2014 đến tháng 10/2016 tại khoa Răng Hàm Mặt- bệnh viện Đa khoa Tỉnh Quảng Ninh chúng tôi rút ra kết luận sau:
1. Đặc điểm lâm sàng của gãy xương hàm dưới kết hợp xương hàm trên
- Độ tuổi từ 19 – 39 có tỷ lệ chấn thương cao nhất là 65,3%.
- Giới bị chấn thương chủ yếu là nam giới 80,5%, nữ giới là 19,5%, tỷ lệ Nam/nữ là 4/1.
- Biểu hiện lâm sàng: di lệch khớp cắn, đau chói tại chỗ, mặt sưng nề biến dạng, há miệng hạn chế, mất liên tục, dấu hiệu di động bất thường xương hàm trên hay gặp nhất.
2. Kết quả điều trị;
- 100% bệnh nhân có kết quả điều trị tốt và khá.
- Phương pháp kết hợp xương bằng nẹp vis có nhiều ưu điểm hơn và ngày càng được áp dụng rộng rãi hơn.
CHƯƠNG VI
KIẾN NGHỊ - ĐỀ XUẤT
Trong khuôn khổ của đề tài, vì các phương tiện kỹ thuật còn hạn chế, việc theo dõi đánh mới chỉ là bước đầu, có nhiều bệnh nhân được hẹn nhưng không quay lại tái khám,..cần có nghiên cứu chi tiết hơn, sâu hơn để lựa chọn phương pháp điều trị thích hợp đạt kết quả tốt nhất.
Việc đội mũ bảo hiểm đúng cách, mũ có chất lượng sẽ hạn chế được chấn thương nặng, phức tạp, đem lại lợi ích thiết thực cho người tham gia giao thông. Tuy nhiên nghiên cứu về đội mũ bảo hiểm chỉ là bước đầu, chưa chi tiết, cần có nghiên cứu sâu hơn, chi tiết hơn để đánh giá đúng lợi ích thực sự của mũ bảo hiểm. Đồng thời cần tuyên truyền nâng cao ý thức của người dân trong tham gia giao thông, trong lao động sản xuất để đảm bảo an toàn cho bản thân và những người xung quanh.
TÀI LIỆU THAM KHẢO
1. Trần Cao Bính , Nhận xét đặc điểm lâm sàng và kết quả điều trị gãy xương hàm trên tại Viêm Răng hàm mặt Hà Nội (2000-2001).
2. Nguyễn Quốc Đức, Gãy xương hàm trên, các hình thái lâm sàng và kết quả điều trị của phương pháp khâu kết hợp xương (2002).
3. Ngô Thị Thu Hà, Nhận xét đặc điểm lâm sàng, Xquang và đánh giá kết quả điều trị gãy xương hàm trên Lefort II, III tại Bệnh viện Việt Nam- CuBa Hà Nội (2004-2005).
4. Nguyễn Đình Phúc, Ứng dụng nẹp vis tự tiêu điều trị gãy xương hàm dưới, gò má cung tiếp tại Bệnh viện Việt Nam – CuBa (2011)
5. Trương Mạnh Dũng, Nghiên cứu áp dụng hệ thống nẹp vis tự tiêu trong điều trị gãy xương hàm mặt (tại bệnh viện Việt Đức, bệnh viện Răng hàm mặt trung ương Hà Nội, bệnh viện E năm 2012)
6. Trần Quốc Khánh, Nghiên cứu áp dụng nẹp vis tự tiêu trong điều trị gãy xương hàm dưới(2013)
(Lượt đọc: 7429)
Tin tức liên quan
- Đề tài “Nghiên cứu tình hình viêm phổi liên quan đến thở máy tại khoa Hồi sức tích cực Bệnh viện đa khoa tỉnh Quảng Ninh”
- Đề tài đánh giá kết quả phẫu thuật thay khớp háng tại Bệnh viện Đa khoa tỉnh Quảng Ninh từ tháng 1/2012 đến tháng 8/2016
- Đề tài "Đánh giá tác dụng của phương pháp cấy chỉ Catgut điều trị hội chứng thắt lưng hông tại khoa Y học cổ truyền Bệnh viện Đa khoa tỉnh Quảng Ninh"
- Đề tài nghiên cứu ứng dụng phẫu thuật tim hở và phẫu thuật mạch máu trong điều trị các bệnh lý tim mạch tại Quảng Ninh của Bệnh viện Đa khoa tỉnh được nghiệm thu đạt kết quả xuất sắc
- Năm 2014, Bệnh viện đa khoa tỉnh có nhiều đột phá trong triển khai các kỹ thuật mới
- Bệnh viện Đa khoa tỉnh Quảng Ninh triển khai đề án XD bệnh viện vệ tinh chuyên ngành tim mạch
- Hai công trình Y dược Nhân tài Đất Việt trên đường “chinh phục” thế giới
- Bệnh viện Đa khoa tỉnh Quảng Ninh đã lắp đặt và đưa vào sử dụng nhiều máy móc, trang thiết bị hiện đại thế hệ mới như: Máy chụp cắt lớp điện toán xoắn ốc, máy siêu âm màu 4 chiều đa năng
- Cấp cứu thành công sản phụ mang thai 34 tuần bị tai nạn giao thông
- Tiêu điểm
- Tin đọc nhiều


.JPG)