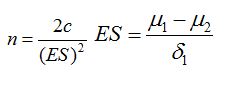Đề tài "Nghiên cứu tác dụng của levobupivacain kết hợp fentanyl và morphin trong gây tê tủy sống cho phẫu thuật lấy thai”
(Cập nhật: 30/11/2017)
Đề tài khoa học cấp cơ sở "Nghiên cứu tác dụng của levobupivacain kết hợp fentanyl và morphin trong gây tê tủy sống cho phẫu thuật lấy thai”, bác sĩ Bình khoa Gây mê hồi sức.
ĐẶT VẤN ĐỀ
Mổ lấy thai (MLT) là phẫu thuật phổ biến tại hầu hết các bệnh viện, với tỷ lệ MLT ngày càng tăng thì việc chọn một phương pháp vô cảm thích hợp là vấn đề rất quan trọng, phải đảm bảo cuộc phẫu thuật diễn ra thành công, an toàn cho sản phụ và trẻ sơ sinh. Hiện nay, gây tê vùng được sử dụng trong đa số các trường hợp MLT mà gây tê tủy sống (GTTS) là phương pháp vô cảm thường áp dụng nhất vì thao tác đơn giản, dễ thực hiện, nhanh chóng, hiệu quả vô cảm và mức độgiãn cơ tốt giúp bác sĩ sản khoa lấy thai dễ dàng và giảm nguy cơ sang chấn. Khi được GTTS, sản phụ tỉnh táo, thoải mái và cảm nhận được niềm hạnh phúc khi nhìn thấy con chào đời. Sau mổ sản phụ an tâm, ít xảy ra buồn nôn, nôn và đau họng do không phải đặt ống nội khí quản như khi gây mê toàn thân.
Thuốc tê dùng GTTS có nhiều loại như lidocain, bupivacain, ropivacain, levobupivacain….Trong đó levobupivacain được sử dụng rộng rãi trên thế giới từ năm 1998 với những ưu điểm nổi trội hơn bupivacain, như ổn định về mặt huyếtđộng và ít tác dụng phụ không mongmuốn hơn, nên rất thích hợp GTTS trong phẫu thuật MLT. Hiện nay trên thế giới đã có nhiều nghiên cứu về sử dụng levobupivacain đơn thuần hoặc phối hợp với opioid để GTTS trong MLT[9] [11][13][10][7] nhưng chưa có nghiên cứu nào công bố việc kết hợp levobupivacain với fentanyl và morphin trong gây tê tủy sống để vô cảm cho phẫu thuật MLT.
Tại Việt Nam, levobupivacain đã được sử dụng từ năm 2010 trong GTTS mổ lấy thai [5], tê ngoài màng cứng để giảm đau chuyển dạ[1]. Năm 2014, Trần Ngọc San nghiên cứu levobupivacain phối hợp với fentanyl GTTS vô cảm cho
Vì vậy chúng tôi tiến hành nghiên cứu đề tài: “ Nghiên cứu tác dụng của levobupivacain kết hợp fentanyl và morphin trong gây tê tủy sống cho phẫu thuật lấy thai” với mục tiêu:
Đánh giá tác dụng vô cảm, ức chế vận động và giảm đau sau mổ của levobupivacain kết hợp với fentanyl và morphin trong gây tê tủy sốngcho phẫu thuật lấy thai.
CHƯƠNG1:
TỔNG QUAN TÀI LIỆU
1.1. Lịch sử gây tê tủy sống.
1.1.1.Sử dụng levobupivacaingây tê tủy sống trong sản khoa
Từ 2001, tác giả M.P.Vercauteren và CS đã nghiên cứu gây tê kết hợp TS-NMC, sử dụng GTTS bằng 02 ml levobupivacain 0,125% phối hợp với sufentanil 1,5 mcg so sánh với GTTS bằng 02ml bupivacain 0,125% với sufentanil 1,5 mcg để giảm đau trong chuyển dạ; sau đó có thể tê thêm (top-up) đường NMC cũng bằng các dung dịch thuốc tê trên. Các tác giả thấy cả hai loại thuốc tê đều đảm bảo giảm đau cho chuyển dạ với mức độ ức chế cảm giác lên D7 và thời gian giảm đau tới 93,5 phút với levobupivacain kết hợp sufentanil[4].
Năm 2005, tác giả Sia, Alex và CS đã khảo sát tìm liều lượng thuốc levobupivacain (LB) và ropivacain (R) GTTS giảm đau cho chuyển dạ thấy liều lượng thuốc tê LB trung bình đủ giảm đau là 1,07 mg còn với R là 1,40 mg và LB mạnh gấp 1,31 lần so với R. Trong khi dùng liều lượng quá 2,5 mg GTTS không kéo dài thời gian tác dụng giảm đau[4].
Năm 2005, tác giả Camorcia và CS đã thấy: liều lượng GTTS tối thiểu để giảm đau cho chuyển dạ của bupivacain (B) là 3,64 mg; của LB là 2,37 mg và R là 2,94 mg[4].
Năm 2007, tác giả van de Velde và CS đã đi tìm liều lượng các thuốc gây tê B, LB, R phối hợp với Sufentanil GTTS giảm đau cho chuyển dạ và thấy rằng để đạt hiệu quả giảm đau tối đa (ED95) liều lượng của B là 3,3 mg; của LB là 5,0 mg và R là 4,8 mg. B mạnh hơn LB với p=0,006; B mạnh hơn R với p=0,0027 [4].
Đến Hội nghị Gây mê thế giới 14 tổ chức tại Cape Town năm 2008 có tới trên 100 báo cáo sử dụng LB để GTTS cho chuyển dạ và MLT(Cerasean), đồng thời giảm đau qua gây tê NMC cũng như trong kỹ thuật gây tê kết hợp TS-NMC với tỷ lệ thành công cao và ít các tác dụng không mong muốn.
Bremerich DH và CS (2007) nghiên cứu so sánh GTTS bằngbupivacain và levobupivacain kết hợp với opioid trong mổ lấy thai [11], sử dụng liều cố định GTTS levobupivacain0,5%10 mg và bupivacain0,5% 10 mg kết hợp với fentanyl 20µg hoặc sufentanil 5µg, cho thấy liều GTTSlevobupivacain0,5% 10 mg kết hợp với sufentanil 5µg là thích hợp nhất trong MLT.
GunusenJ và CS (2011) nghiên cứu so sánh GTTS bằng levobupivacain các liều khác nhau kết hợp với fentanyl trong MLT [13]. Trong nghiên cứu này, 120 phụ nữ trải qua MLT, vô cảm bằng GTTS kết hợp gây tê NMC, sử dụng GTTS levobupivacain các liều 5 mg; 7,5 mg hoặc 10 mg kết hợp fentanyl liều tương ứng 25; 15 hoặc 10 µg. Bổ xung thuốc tê NMC trong khi mổ của nhóm GTTS levobupivacain 5 mg cao hơn nhóm GTTS levobupivacain 7,5 mg và không có bệnh nhân nào trong nhóm GTTS levobupivacain 10 mg phải thêm thuốc tê đường NMC.
TurkmenA. và CS (2012) nghiên cứu so sánh tác dụng vô cảm của GTTS bằng levobupivacain0,5% 7,5mg kết hợp fentanyl 15µg với bupivacain0,5% 7,5mg kết hợp fentanyl 15µgtrong
MisirliogluK và CS (2013) nghiên cứu tác dụng vô cảm của levobupivacain liều thấp với bupivacain kết hợp fentanyl trong MLT [16]. GTTS levobupivacain 7mg kết hợpfentanyl 25µg, thời gian ức chế vận động ngắn hơn khi GTTS bằng bupivacaine 7mg kết hợp fentanyl 25µg.
Bozdogan OzyilkanN và CS (2013) nghiên cứu so sánh GTTS bằng levobupivacain kết hợp với fentanyl hoặc sufentanil trong MLT [12]. 93 bệnh nhân được chọn ngẫu nhiên thành 3 nhóm (n=31). Bệnh nhân nhóm C GTTS bằng levobupivacain 0,5% (2,2 ±0,2 ml), bệnh nhân nhóm S GTTS bằng levobupivacain 0,5% (2,2 ±0,2 ml) kết hợp sufentanil 2,5µg; nhóm F GTTS levobupivacain 0,5% (2,2 ±0,2 ml) kết hợp fentanyl 10µg. Nhóm S và nhóm F, mức tê và ức chế vận động đạt được nhanh hơn so với nhóm C (p<0,001). Thời gian giảm đau hiệu quả của nhóm S dài hơn so với nhóm C (p<0,001) và điểm số hài lòng của bác sĩ phẫu thuật thấp hơn đáng kể ở nhóm C. Kết luận, bổ xung sufentanil hoặc fentanyl vào levobupivacain khi GTTS để MLT có hiệu quả hơn khi dùng levobupivacain một mình.
AcarP và CS ( 2010) nghiên cứu hiệu quả GTTS của levobupivacain phối hợp fentanyl hoặc morphin để mổ và giảm đau sau MLT [9]. 60 bệnh nhân ASA I-II, có chỉ định MLT vô cảm bằng GTTS, được chia ngẫu nhiên vào 2 nhóm (nhóm M, n=30) levobupivacain 10mg kết hợp 100 µg morphin;( nhóm F , n=30) levobupivacain 10mg kết hợp fentanyl 20µg. Thời gian giảm đau hiệu quả của nhóm M dài hơn đáng kể nhóm F (p<0,001), biến chứng trong mổ và sau mổ cao hơn đáng kể ở nhóm F so với nhóm M (p<0,05).
UnlugencH và CS (2012) nghiên cứu so sánh về hiệu quả của morphin thêm vào levobupivacain trong TS-NMC để MLT [18]. Thêm morphin (0,1 hoặc 0,2 mg) vào 15 mg levobupivacain GTTS sẽ kéo dài thời gian giảm đau hiệu quả và khởi phát tác dụng tê nhanh hơn so với thêm 0,5ml natriclorua 0,9% vào levobupivacain GTTS.
G.Arsian và CS (2007) nghiên cứu so sánh GTTS bằng levobupivacain 10mg (nhóm L); levobupivacain 10mg phối hợp fentanyl 10µg (nhóm F); levobupivacain10mg phối hợp morphin 100µg (nhóm M) trong MLT [10]. Thời gian khởi phát mức tê đạt đến T6 của nhóm M là 5,37 ± 1,38 phút ; nhóm F là 3,67 ± 1,03 phút và nhóm L là 10,93 ± 1,72 phút.
Thời gian ức chế vận động của nhóm M dài nhất với 153,83 ± 11,86 phút, nhóm L là 120,5 ± 5,77 phút ; nhóm F thấp nhất với 89,16 ±9,92 phút.
Năm 2013, Mã Thanh Tùng, Nguyễn Văn Chừng cho thấy GTTS với levobupivacain phối hợp sufentanil trong MLT tại Bệnh viện Từ dũ là một lựa chọn thích hợp, có hiệu quả gây tê tốt, độ an toàn cho mẹ và trẻ sơ sinh cao. Tỷ lệ tai biến thấp và không ảnh hưởng đến sức khỏe của mẹ và trẻ sơ sinh [5].
1.1.2.Lịch sử nghiên cứu và sử dụng opioid trong gây tê tủy sống.
Năm1973,Pert và cộng sự đã phát hiệnracácthụcảmthể(receptor) của morphintrênnãovàsừngsautủysốngcủachuột.
Năm1977, Yakshđãthông báovềtácdụng giảmđaucủamorphintrong gâytêtủysốngchochuột.
Năm 1979,Wanggiớithiệuphươngpháp tiêmnhữngchấtmorphinvào tủysốngđểgiảmđau.
Năm1980,MucweavàCSđãtiếnhànhgâytêtủysốngbằngdolarganđểgiảmđautrongmổ.Tácgiảnhậnthấyrằngtácdụngứcchế vậnđộngvàcảmgiáccủadolargan giống như thuốctê.
Năm 1988, Abouleish, RawalvàCS, Abboudlà nhữngtácgiảđầutiêntrênthếgiớisửdụngmorphinđường tủysốngđểgiảm đausaumổsảnkhoa.
ỞViệtNam vàonăm 1982,giáosưTônĐứcLangvàCSđãtiếnhành gâytêtủysốngbằngpethidin.
Năm1984,CôngQuyếtThắngbáocáo nghiêncứu gây tê tủy sốngbằngpethidin.
Năm1996,NguyễnThanhĐứcđãphốihợpbupivacainvớidolarganđểGTTSchokếtquảtốt vềgiảm đauvàtuầnhoàn, hôhấpítbịảnh hưởng.
Năm2001,HoàngVănBáchkết hợpbupivacainvàfentanyltrongmổnộisoicắtUPĐTTL và nhậnthấythờigian xuấthiệngiảmđaungắnhơnsovớigây tê tủy sốngbằngbupivacainđơnthuần.
Năm 2003, Nguyễn Hoàng Ngọc GTTS trong MLT phối hợp bupivacain liều thấp với fentanyl cho kết quả tác dụng vô cảm trong mổ tốt, thời gian giảm đau sau mổ kéo dài hơn mà giảm được tác dụng phụ so với dùng bupivacain đơn thuần mà không ảnh hưởng đến sơ sinh.
Năm 2006, Trần Đình Tú nghiên cứu phối hợp bupivacain với morphin GTTS trong MLT cho thấy thời gian giảm đau sau mổ kéo dài.
1.2.Giải phẫu và sinh lý liên quan đến gây tê tủy sống.
1.2.1.Cột sống
1.2.2.Các dây chằng và màng
1.2.3.Các khoang
1.2.4.Tủy sống
1.2.5.Dịch não tủy
1.2.6.Phân bố tiết đoạn
1.2.7.Hệ thần kinh thực vật
1.2.8.Mạch máu nuôi tủy sống
1.3. Tác dụng sinh lý của gây tê tủy sống
1.3.1. Phong bế dẫn truyền thần kinh
1.3.2. Tác dụng trên hệ tim mạch
1.3.3. Tác dụng trên hệ hô hấp
1.3.4. Tác dụng trên nội tạng
1.3.5. Tác dụng lên sự điều nhiệt
1.3.6. Ảnh hưởng trên hệ thần kinh trung ương
1.4. Thuốc tê levobupivacain
1.4.1. Cấu tạo hóa học và tính chất lý hóa
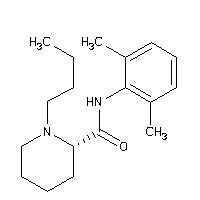
Công thức hóa học của levobupivacain
Tên hóa học: (S)-1-butyl-2-piperidylformo-2’,6’-xylidide hydrochloride
Levobupivacain là thuốc tê nhóm amino amid, chứa một đối hình đơn của bupivacain, công thức hóa học là (S)-1-butyl-2-piperidylformo-2’,6’-xylidide hydrochloride, công thức phân tử là C18H28N2O.HCl, trọng lượng phân tử là 324,9. Độ hòa tan của levobupivacain trong nước ở nhiệt độ 200C là khoảng 100mg/ml, hệ số phân ly là 1624, pKa là 8,1. Tỉ lệ gắn protein là 97 %, pH 4,0-6,5.
1.4.2. Dược động học
*Hấp thu
Nồng độ levobupivacain trong huyết tương sau khi dùng thuốc phụ thuộc vào liều dùng và đường dùng thuốc vì mức độ hấp thu từ vị trí tiêm thuốc bị ảnh hưởng bởi mạch máu ở mô. Nồng độ cao nhất trong máu đạt được khoảng 30 phút sau khi gây tê ngoài màng cứng và với liều dùng đến 150mg thì nồng độ tối đa trong huyết tương là 1,2 µg/ml.
*Phân bố
Sự liên kết của levobupivacain với các tế bào máu là rất thấp (0-2%) ở nồng độ 0,01-1µg/ml và tăng lên 32% ở nồng độ 10 µg/ml. Thể tích phân bố của levobupivacain sau khi tiêm tĩnh mạch là 67 lít.
*Chuyển hóa
Levobupivacain bị chuyển hoá mạnh nên không phát hiện được levobupivacain ở dạng không đổi trong nước tiểu và phân. CYP3A4 isoform và CYP1A2 isoform là chất trung gian cho sự chuyển hoá levobupivacain thành desbutyl levobupivacain và 3-hydroxy levobupivacain, 3-hydroxy levobupivacain tiếp tục chuyển hoá thành liên hợp glucuronid và sulfat.
*Thải trừ
Levobupivacain đánh dấu phóng xạ được thấy 95% tổng liều trung bình trong nước tiểu và phân trong vòng 48 giờ. Trong 95% đó, khoảng 71% được tìm thấy trong nước tiểu và chỉ có 24% trong phân. Thời gian bán huỷ trung bình của toàn bộ hoạt động phóng xạ trong huyết tương là khoảng 3,3 giờ.
1.4.3. Dược lực học
Levobupivacain có cùng các tính chất dược lực học như bupivacain. Khi hấp thu vào cơ thể có thể gây ra các tác dụng lên hệ tim mạch và hệ thần kinh trung ương. Các nghiên cứu cho thấy rằng mức độ gây ngộ độc lên cả hệ thần kinh trung ương và hệ tim mạch của levobupivacain đều nhỏ hơn so với bupivacain.
*Tác dụng trên hệ tim mạch
Khi đạt nồng độ nhất định trong máu với các liều điều trị, thuốc gây ra thay đổi dẫn truyền, khả năng bị kích thích, tính trơ, sự co bóp và sức cản mạch ngoại biên. Nồng độ gây ngộ độc trong máu làm giảm dẫn truyền và khả năng bị kích thích của tim, có thể dẫn đến block nhĩ thất, loạn nhịp thất và ngừng tim, đôi khi gây tử vong. Ngoài ra, khả năng co bóp của cơ tim bị giảm và giãn mạch ngoại biên xảy ra dẫn đến giảm cung lượng tim và giảm huyết áp động mạch.
*Tác dụng trên hệ thần kinh trung ương
Levobupivacain có thể gây ra sự hưng phấn hay ức chế hệ thần kinh trung ương hoặc cả hai tác dụng đó. Trạng thái hưng phấn như bồn chồn, rùng mình và run rẩy dẫn đến co giật. Cuối cùng, sự ức chế hệ thần kinh trung ương có thể dẫn đến hôn mê và ngừng tim, ngừng thở. Tuy nhiên, các thuốc gây tê có tác dụng chủ yếu lên tuỷ sống hay các trung tâm cao hơn. Giai đoạn ức chế có thể xảy ra mà không có giai đoạn hưng phấn trước đó.
1.4.4. Cơ chế tác dụng
Levobupivacain phong bế việc sinh ra và dẫn truyền các xung động thần kinh bằng cách tăng ngưỡng kích thích điện trong tế bào thần kinh, làm chậm sự lan tỏa của các xung thần kinh và làm giảm tốc độ tăng của điện thế hoạt động. Nói chung, mức độ phong bế liên quan đến đường kính, sự myelin hóa và dung lượng dẫn truyền của các sợi thần kinh chịu tác động. Về mặt lâm sàng, quá trình mất chức năng thần kinh xảy ra như sau: 1) cảm giác đau, 2) cảm giác nhiệt độ, 3) cảm giác bản thể, 4) cảm giác sờ, 5) vận động và trương lực cơ vân.
1.4.5. Sử dụng trên lâm sàng
1.4.5.1. Chỉ định
*Gây tê trong phẫu thuật
Gây tê ngoài màng cứng, gây tê tủy sống, gây tê thần kinh ngoại vi,
gây tê tại chỗ, gây tê hậu nhãn cầu trong phẫu thuật mắt.
*Giảm đau cấp
Gây tê ngoài màng cứng liên tục, dùng một hay nhiều lần tiêm để giảm đau sau phẫu thuật, đau đẻ hay đau mãn tính.
Để giảm đau bằng gây tê ngoài màng cứng liên tục, có thể phối hợp levobupivacain với các thuốc khác như fentanyl, morphin hay clonidin.
1.4.5.2. Dùng cho người cao tuổi
Trong tổng số các đối tượng nghiên cứu lâm sàng, 16% có tuổi từ 65 trở lên trong khi chỉ có 8% tuổi từ 75 trở lên. Không thấy có sự khác biệt về độ an toàn và hiệu quả giữa các đối tượng đó so với các đối tượng trẻ hơn. Các báo cáo của các nghiên cứu lâm sàng khác không thấy có sự khác biệt giữa các bệnh nhân già và trẻ nhưng sự mẫn cảm lớn hơn ở một số bệnh nhân cao tuổi hơn là không thể loại trừ.
1.4.5.3. Liều được khuyến cáo
|
Gây tê phẫu thuật |
Liều sử dụng |
||
|
Nồng độ (%) |
Liều (mg) |
Liều (ml) |
|
|
Tê tủy sống |
0,5 |
15 |
3 |
|
Gây tê NMC |
0,5-0,75 |
50-150 |
10-20 |
|
Gây tê thần kinh ngoại vi |
0,25-0,5 |
Tối đa 150mg |
1-40 |
|
Giảm đau NMC |
0,125 |
12,5-18,75 mg/h |
10-15 ml/h |
Trong giảm đau levobupivacain có thể được dùng gây tê ngoài màng cứng phối hợp với fentanyl, morphin hay clonidin.
Trong trường hợp dùng levobupivacain với các thuốc khác như opioid để giảm đau, người ta khuyên nên giảm liều levobupivacain và dùng với liều nhỏ nhất.
Dung dịch levobupivacain cần phải pha với nước muối sinh lý 0,9% không có chất bảo quản tuân theo tiêu chuẩn vô trùng bệnh viện.
1.4.6.Tác dụng không mong muốn
Nguyên nhân chính gây ra các tác dụng không mong muốn của levobupivacain liên quan tới nồng độ thuốc cao quá mức trong huyết tương hay ở da, có thể do dùng quá liều, vô ý tiêm vào mạch máu hay chuyển hoá phân huỷ thuốc quá chậm. Các tác dụng không mong muốn được rút ra từ các nghiên cứu tiến hành tại Hoa kỳ và châu Âu.
Tác dụng không mong muốn có thể gặp:
- Tim mạch: hạ huyết áp, ngoại tâm thu, rung nhĩ, ngừng tim.
- Hệ thần kinh trung ương và ngoại vi: giảm chức năng vận động, co cơ không tự ý, co thắt, rùng mình, ngất, lú lẫn.
- Tiêu hoá: buồn nôn, nôn, táo bón.
- Hô hấp: co thắt phế quản, khó thở, phù phổi, suy hô hấp, ngừng thở.
1.5. Thuốc giảm đau morphin
1.5.1. Công thức hóa học
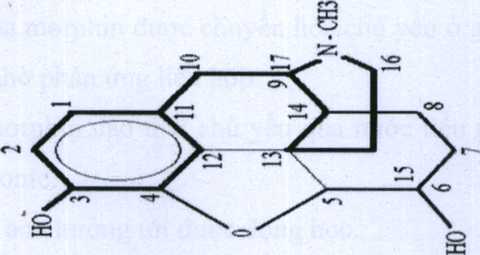
1.5.2. Tính chất lý hóa
Thuốc độc bảng A, gây nghiện thuộc nhóm Alkaloid.Ít tan trong dầu, có gốc kiềm yếu, trọng lượng phân tử bằng 258 Dalton; pKa 7,9; pH 7,4; tỷ lệ ion hóa là 79%. Morphin gắn cố định với protein huyết tương 30 - 35%.
1.5.3.Dược động học
- Morphin hấp thu rất nhanh qua đường tiêm bắp và tiêm dưới da, đường uống hấp thu nhanh và mạnh, sinh khả dụng chỉ đạt 30 - 40% do thuốc chuyển hóa qua gan. Morphin phân bố nhanh vào tổ chức có nhiều mạch máu, chỉ có 0,01 - 0,1% vào hệ thần kinh trung ương do thuốc có độ hòa tan trong mỡ thấp.
Morphin là một phân tử có cực và dễ hòa tan trong nước nên rất dễ bị oxy hóa ở pH sinh lý. Do độ hòa tan trong mỡ thấp nên morphin khó qua hàng rào máu não. Sự phân tách của thuốc từ thần kinh trung ương về máu rất chậm, khả năng phân bố của morphin trong hệ thần kinh cho thấy không có sự tương ứng giữa đậm độ thuốc trong huyết tương và tác dụng giảm đau hoặc tác dụng ức chế hô hấp.
Morphin qua nhau thai dễ dàng ở dạng tự do nên cần phải thận trọng trong trường hợp mổ lấy thai vì dễ gây suy hô hấp ở trẻ sơ sinh.
- Morphin được chuyển hóa chủ yếu ở gan 80% thành chất không hoạt động nhờ phản ứng liên hợp.
- Morphin đào thải chủ yếu qua nước tiểu dưới dạng các chất chuyển hóa glucuronic.
- Các yếu tố ảnh hưởng tới dược động học.
+ Lứa tuổi những người trên 50 tuổi đậm độ thuốc trong huyết tương gấp 1,5 lần so với người trẻ từ 2 - 5 phút sau khi tiêm tĩnh mạch, do vậy cần phải giảm liều ở người cao tuổi.
+ Thay đổi cân bằng kiềm toan làm thay đổi phân bố thuốc đặc biệt trên hệ thần kinh trung ương.
+ Suy tế bào gan hầu như ít ảnh hưởng đến dược động học của morphin. Suy thận giai đoạn cuối không làm thay đổi dược động học của morphin ở dạng nguyên chất. Tuy nhiên, có sự tích lũy sản phẩm chuyến hóa glucuronic gây ra tác dụng kéo dài của morphin ở những bệnh nhân này.
1.5.4.Dược lực học
*Tác dụng trên thần kinh trung ương
Morphin có tác dụng giảm đau là chính, tác dụng trên tất cả các loại đau và phụ thuộc liều sử dụng cho đến khi đạt tác dụng tối đa.
Tác dụng gây khoan khoái: sau một liều morphin, có cảm giác dễ chịu, khoan khoái, mất đói, không lo âu, tăng trí tưởng tượng. Tuy nhiên ở một số người bình thường họ cảm thấy bồn chồn, khó chịu tăng quá mức phản xạ tủy, đặc biệt ở trẻ em có thể bị co giật ở liều cao.
Tác dụng gây nôn do kích thích thụ thể ở trung tâm nôn thuộc sàn não.
Tác dụng an thần - gây ngủ thường gặp ở người già.
*Tác dụng trên hô hấp
Gây ức chế hô hấp do giảm đáp ứng của trung tâm hô hấp ở hành tủy đối với sự tăng CO2 và sự thiếu O2 ngoài ra còn làm giảm suy nhược trung tâm điều hòa nhịp hô hấp ở cầu não. Morphin còn gây ức chế phản xạ ho làm tăng nguy cơ ứ đọng đờm rãi.
*Tác dụng trên tim mạch
Morphin không gây ức chế cơ tim, liều cao có thể gây chậm nhịp xoang do kích thích dây thần kinh X ở sàn não thất IV, morphin gây giải phóng histamin làm giãn mạch nhở, tĩnh mạch và gây giảm huyết áp động mạch, đặc biệt khi thiếu thể tích tuần hoàn.
*Tác dụng trên hệ tiêu hóa
Morphin làm chậm nhu động ruột gây táo bón kéo dài, làm co thắt cơ vòng Oddi và làm tăng áp suất trong ống mật chủ, áp suất trong túi mật tăng dẫn đến đau vùng thượng vị.
*Trên hệ tiết niệu
Morphin gây co thắt cổ bàng quang và giảm trương lực cơ bàng quang gây bí tiểu đặc biệt sau gây tê tủy sống và ngoài màng cứng.
*Tác dụng trên mẹ và phôi thai
Morphin không gây dị dạng cho phôi, tuy nhiên thuốc qua được nhau thai nên có thể gây suy hô hấp cho thai nhi.
*Trên hệ nội tiết
Với liều lượng giảm đau, morphin làm giảm kích thích bài tiết hormon với liều cao thuốc ức chế hoàn toàn các rối loạn về thần kinh nội tiết.
* Các tác dụng khác
Morphin gây ngứa, co đồng tử
1.5.5.Chỉ định, chống chỉ định và sử dụng trên lâm sàng
*Chỉ định
- Dùng để tiền mê: có thể phối hợp với các thuốc an thần, atropin . . .
- Giảm đau trong mổ: phối hợp với các thuốc mê, an thần, giãn cơ.
- Dùng giảm đau sau mổ: có thể dùng đường tĩnh mạch, tiêm bắp, tê tủy sống hoặc ngoài màng cứng.
- Dùng trong các trường hợp phù phổi cấp, nhồi máu cơ tim, Morphin thường sử dụng theo đường tiêm bắp.
*Chống chỉ định:
Không dùng cho trẻ < 5 tuổi, trừ trường hợp đang hô hấp nhân tạo.
- Chấn thương sọ não khi chưa có hô hấp nhân tạo.
- Không dùng cho bệnh nhân hen phế quản hoặc suy hô hấp mạn tính.
- Phù phổi cấp chưa thở máy và có nhịp thở Cheyne - Stokes.
- Không dùng khi bệnh nhân đang dùng các thuốc ức chế menMAO.
- Không dùng khi bệnh nhân có ngộ độc rượu, bacbiturat.
*Những điểm cần chú ý
- Bệnh nhân suy gan, thận giảm liều sử dụng
- Bệnh nhân suy thượng thận và suy giáp nên thận trọng khi sử dụng.
- Khi morphin phối hợp với các thuốc ngủ, an thần làm tăng cường ức chế thần kinh trung ương và ức chế hô hấp.
- Nếu dùng cùng các thuốc chống trầm cảm làm tăng tác dụng an thần và tăng các ảnh hưởng lên tim mạch.
*Liều lượng và cách dùng
- Thuốc có thể dùng qua đường uống, tiêm bắp, tĩnh mạch, dưới da, ngoài màng cứng, tủy sống, tác dụng giảm đau xảy ra 10 - 15 phút sau tiêm tĩnh mạch, 30 phút sau tiêm bắp và kéo dài 1 - 4 giờ.
- Liều dùng: tiêm tĩnh mạch 0,1 – 0,15mg/kg hoặc tiêm bắp 0,2 – 0,3 mg/kg. Phối hợp tê tủy sống liều 100 - 250 µg. Với liều lượng này morphinvẫn có thể gây ức chế hô hấp, đặc biệt là gây ức chế muộn sau 6 - 8 giờ.
1.6. Thuốcgiảm đau fentanyl
Fentanyl được Paul Janssen tổng hợp vào năm 1959 và được sử dụng vào năm 1960.
1.6.1. Cấu tạo hóa học và tính chất lý hóa
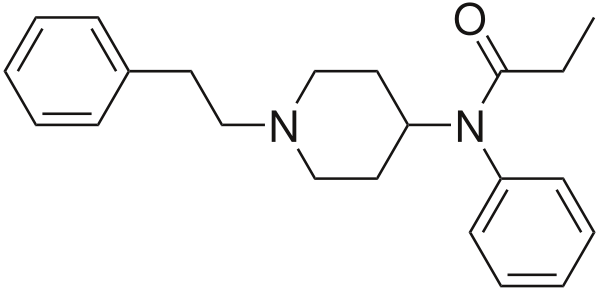
Sơ đồ 1.2.Công thức hóa học của fentanyl
Tên hóa học: N-(1-(2-phenylethyl)-4-piperidinyl)-N-phenylpropanamide
Fentanyllà thuốc giảm đau nhóm opioid, tác động chủ yếu lên thụ thể µ-opioid, trọnglượngphântửlà336, pKa=8,4.Fentanyl là thuốcdễ tantrongmỡ hơnnhiềulầnsovớimorphin, do vậyfentanylngấm vàotổchứcthầnkinhdễdànghơn,thờigianchờtácdụng vàthờigiantác dụngngắnhơn.
1.6.2. Dượcđộnghọc
*Hấpthu
Fentanyl dễdànghấpthubằngnhiềuđườngkhácnhaunhư:uống,tiêm tĩnhmạch,tiêmbắp,tiêmdướida,tiêm tuỷsống,tiêm ngoàimàngcứng.
*Phânphối
- Fentanylphân phốinhanhở nhữngkhuvựccónhiềutuầnhoànnhư:não, thận,timphổi,lách vàgiảmdầnởcác khuvựcít tuầnhoànhơn.
- Thuốccóthờigianbánthải(T1/2β)khoảng3,7giờởngườilớn, khoảng 2giờởtrẻem,cósựtươngphảngiữatácdụngrấtngắnvàđàothải chậm. Dotínhrấttantrongmỡcủathuốcnênquahàngràomáunãonhanhvì vậythuốccótác dụngnhanhvàngắn.
*Chuyểnhoá
Thuốcchuyểnhoáởgan70-80%nhờhệthốngmono-oxygenasebằng cácphảnứngN-Dealkylation oxydativevàphảnứngthuỷphânđểtạoracác chấtkhônghoạtđộngnorfentanyl,depropionyl-fentanyl.
*Thải trừ
Thuốcđàothảiquanướctiểu90%dướidạngchuyểnhoákhônghoạt độngvà6%dướidạngkhôngthayđổi,mộtphần nhỏ được đào thải quamật.
1.6.3. Dượclựchọc
*Tácdụngtrênthầnkinhtrungương
Khitiêmtĩnhmạchthuốccótácdụnggiảmđausau30giây,tácdụng tốiđasau3phútvàkéodàikhoảng20-30phútởliềuthấpvàduynhất. Thuốc cótácdụng giảmđaumạnh hơnmorphin50-100lần,cótácdụng làmdịu,thờ ơkínđáokhônggâyngủgà.Tuynhiênfentanyllàmtăngtácdụnggâyngủ củacácloạithuốcmêkhác,ởliềucaothuốccóthểgâytìnhtrạng quên nhưng khôngthườngxuyên.
*Tácdụngtrêntim mạch
Fentanyl cótácdụngrấtkínđáolênhuyếtđộngngaycảkhidùngliều cao(75µg/kg),thuốckhônglàmmấtsựổnđịnhvềtrươnglựcthànhmạch nênkhônggâytụthuyếtáplúckhởimê.Vìthếnóđượcdùngthaythế morphintronggâymêphẫuthuậttimmạch.Thuốc làmchậmnhịpxoangnhấtlàlúckhởimê,làm giảmnhẹlưulượngvànhvàtiêu thụoxycơtim.
*Tácdụngtrênhôhấp
Fentanylgây ứcchế hôhấpởliềuđiềutrị doứcchếtrungtâmhôhấp, làmgiảmtầnsốthở,giảmthểtích khílưuthôngkhidùngliềucao.Thuốcgâytăngtrươnglựccơ,giảmcompliancephổi. Khidùng liềucaovànhắclạinhiều lầnsẽgâycocứngcơhôhấp,co cứnglồngngựclàm suythở.
*Cáctácdụngkhác
-Gâybuồnnôn,nônnhưngít hơnmorphin.
- Tăng áp lực đường mật.
-Cođồngtử,giảmáplựcnhãncầukhiphânápCO2bìnhthường.
- Gâyhạthânnhiệt,tăngđườngmáudotăngcatecholamin.
-Gâytáobón,bíđái,giảmho.
1.6.4. Sửdụngthuốctronglâmsàng
- Fentanylđượctrìnhbàylọ10mlcó500µg fentanylhoặc2mlcó 100µg,khôngmàu,khôngmùi.
- Có thể tiêm bắp, tiêm tĩnh mạch, tiêm vào khoang dưới màng nhện và ngoài màng cứng.
- Dùngtronggâymêthôngthường phốihợpvớicácthuốcanthần, thuốcngủ,thuốcmê, thuốc giãncơ khiđặt nội khí quản. Liều 1,2-2µg/kg thể trọng cứ 30 phút tiêm nhắc lại một lần.
- Dùng giảm đau trong tê tủy sống hoặc ngoài màng cứng: fentanyl có thể kết hợp với các thuốc tê bupivacain hoặc levobupivacain với liều 1-2 µg/kg.
1.7. Lịch sử phẫu thuật lấy thai
1.8. Những biến đổi sinh lý ở phụ nữ có thai liên quan đến gây tê tủy sống
1.8.1. Hệ thống hô hấp
1.8.2. Hệ thống tim mạch
1.8.3. Thay đổi về huyết học
1.8.4. Hệ thống thần kinh
1.8.5. Hệ thống tiêu hóa
1.8.6. Hệ tiết niệu
1.8.7. Hệ cơ xương
1.8.8. Các yếu tố ảnh hưởng đến tuần hoàn tử cung-rau-thai
Chương 2
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Nghiên cứu được thực hiện trên các sản phụ,ASA I-II, có chỉ định MLTđược vô cảm bằng phương pháp GTTS tại khoa gây mê hồi sức Bệnh viện đa khoa tỉnh Quảng ninh từ tháng 2/2015 đến tháng 5/2015.
2.1.1. Tiêu chuẩn lựa chọn
- Sản phụ có chỉ định MLT.
- Đạt tiêu chuẩn ASAI và ASAII.
- Không có chống chỉ định GTTS bằng levobupivacain, fentanyl, morphin.
- Tuổi thai đủ tháng (từ 37 tuần đến 41 tuần).
2.1.2. Tiêu chuẩn loại ra khỏi nghiên cứu
- Sản phụ từ chối phương pháp GTTS.
- Sản phụ tiền sản giật, sản giật, hội chứng HELLP.
- Sản phụ bị dọa vỡ hoặc vỡ tử cung.
- Sản phụ bị bệnh lý về bánh rau: rau bong non, rau tiền đạo, rau cài răng lược.
- Suy thai cấp tính.
- Thai nhi có các dị tật bẩm sinh (não úng thủy, tim bẩm sinh...)
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu
Nghiên cứu theo phương pháp tiến cứu, thử nghiệm lâm sàng có so sánh 2.2.2. Chọn mẫu nghiên cứu
Cỡ mẫu được tính theo công thức:
n: Cỡ mẫu nghiên cứu (số sản phụ trong một nhóm nghiên cứu).
µ1: Giá trị trung bình của nhóm I
µ2: Giá trị trung bình của nhóm II
d1: Độ lệch chuẩn của nhóm I
c: Hằng số liên quan đến sai sót loại I và loại II
Chọn xác suất thống kê sai sót loại 1 với α = 0,01
Chọn xác suất thống kê sai sót loại 2 với β = 0,1
Chọn lực mẫu bằng 0,9
Tra bảng được c = 16,74
Nghiên cứu của Aygen Turkme [17] khi GTTS phẫu thuật lấy thai ghi nhận:
Thời gian phục hồi cảm giác:
Nhóm levobupivacain + fentanyl (µ1): 118,20 ± 14,92 phút (δ1).
Nhóm bupivacain + fentanyl (µ2): 102,80 ± 18,14 phút (δ2).
Thay vào công thức ta có: ES=118,20 - 102,80 = 1,03
14,92
n= 2x16,74 = 31,58
(1,03)2
Như vậy cỡ mẫu mỗi nhóm nghiên cứu tối thiểu là 32 sản phụ
2.2.3 Chia nhóm đối tượng nghiên cứu
Bệnh nhân được chia thành 2 nhóm:
-Nhóm I (nhóm nghiên cứu: LFM): Levobụpivacain 9mg kết hợp fentanyl 20µg và morphin100µg.
-Nhóm II (nhóm chứng:LF):Levobụpivacain 9mg kết hợp fentanyl 20µg.
2.2.4. Phương tiện nghiên cứu
- Khám sản phụ trước mổ, đánh giá tình trạng lâm sàng, cận lâm sàng theo tiêu chuẩn ASA.
- Giải thích cho sản phụ biết về phương pháp vô cảm sẽ tiến hành.
- Đo chiều cao, cân nặng.
- Đo tần số tịm, huyết áp, tần số thở, SpO2 trước mổ trên máy monitor Life Scope của hãng Nihon Konden Nhật bản.
- Tất cả sản phụ khi lên bàn mổ đều được hỗ trợ thở ôxy 3lít/phút qua sonde mũi.
2.2.5. Phương tiện theo dõi, dụng cụ gây tê
- Dụng cụ gây tê:
+ Kim gây tê tuỷ sống cỡ 27G của hãng B/BRAUN
+ Bơm tiêm nhựa 05ml: 01 chiếc
+ Bơm tiêm nhựa 01ml: 01 chiếc
+ Kìm kẹp gạc sát khuẩn, gạc con, bông cầu.
+ Khăn mổ có lỗ vô trùng.
+ Găng tay, áo mổ vô trùng.
+ Băng dính, Opsite.
- Trang bị thuốc hồi sức cấp cứu:
+ Các thuốc hồi sức cấp cứu: Adrenalin, noradrenalin, ephedrin, atropinsulphat, solumedron.
+ Dịch truyền: Natriclorua 0,9%, ringerlactar, haes - steril 6%.
+ Bóng bóp ambu, đèn soi thanh quản, ống nội khí quản, oxy, máy thở.
+ Thuốc an thần, giảm đau, thuốc gây mê như: Seduxen, fentanyl, propofol, thiopental, ketamin, dolargan.
- Phương tiện dụng cụ theo dõi:
+ Máy theo dõi Life-Scope theo dõi liên tục ECG (đạo trình DII), SpO2, nhịp thở, HAĐM (HATT, HATTr, HATB).
+ Thước đo điểm đau VAS.
+ Đồng hồ thời gian.
+ Kim đầu tù cỡ 20G để thử cảm giác theo phương pháp Pin-prick.
+ Thuốc gây tê tủy sống:
Levobupivacain (biệt dược: Chirocaine 0,5% loại ống 50mg/10ml đồng tỷ trọng của hãng Abbott (Hoa Kỳ)
Fentanyl 0,1mg/ ống 2ml của hãng Polfa (Balan).
Morphiniống2mg/2ml của hãng Polfa (Balan)
2.2.6. Cách lấy thuốc
Nhóm I(LFM): dùng bơm tiêm 5ml lấy 9mg (1,8ml) levobụpivacain, 20µg (0,4ml) fentanyl; dùng bơm tiêm 1ml lấy 100µg (0,1ml) morphin.
Nhóm II(LF):dùng bơm tiêm 5ml lấy 9mg (1,8ml) levobụpivacain, 20µg (0,4ml) fentanyl.
2.2.7. Tiến hành kỹ thuật
- Sản phụ được đặt đường truyền tĩnh mạch ngoại vi với kim luồn 18G, truyền dung dịch natriclorua 0,9% hoặc ringerlactat trước khi GTTS, truyền 500ml trong15 đến 20 phút.
- Sau đó theo dõi trên monitor các thông số tần số mạch, tần số thở, HAĐM (HATT, HATTr, HATB),SpO2,ghi điện tim ở đạo trình DII. Đặt sonde bàng quang.
- Tư thế sản phụ: nằm nghiêng trái 90°, đầu gấp về phía ngực, đùi co sát vào bụng và có người phụ giữ.
- Người thực hiện thủ thuật:
+ Đội mũ, đeo khẩu trang.
+ Đánh rửa tay theo đúng nguyên tắc vô khuẩn trước khi vào làm thủ thuật.
+ Mặc áo vô trùng, đi găng tay vô trùng.
+ Sát khuẩn rộng vùng lưng từ D10-S1 bằng cồn iod 1% hai lần rồi sát lại bằng cồn trắng 70° cho sạch cồn iod.
+ Trải khăn mổ có lỗ vô khuẩn.
+ Vị trí chọc kim là khe đốt sống L2 - L3, chọc theo đường giữa, kim vuông góc với mặt đứng của lưng, để mặt vát của kim song song với cột sống. Khi thấy dịch não tuỷ chảy ra thì nhẹ nhàng xoay chiều vát của kim về phía đầu hút thử lại thấy dịch não tuỷ chảy ra dễ dàng thì tiến hành cố định kim và bơm hỗn hợp thuốc tê trong 30 giây.
-Nhóm I: Levobụpivacain 9mg+ fentanyl 20µg + morphin100µg.
-Nhóm II:Levobụpivacain 9mg+ fentanyl 20µg.
+ Sau khi rút kim nhắc sản phụ ngửa đầu ra sau gáy tránh thoát dịch não tuỷ qua lỗ kim.
+ Sát trùng vùng chọc bằng cồn trắng 70°, dán opsite vào chỗ chọc kim.
+ Chuyển sản phụ về tư thế nằm ngửa một cách nhẹ nhàng. Kê gối mỏng dưới hông phải để người sản phụ hơi nghiêng trái một góc khoảng 150.
2.3. Chỉ tiêu theo dõi và phương pháp đánh giá kết quả
2.3.1. Chỉ tiêu chung
- Tuổi của sản phụ, cân nặng, chiều cao, ASA, thời gian phẫu thuật.
2.3.2. Chỉ tiêu đánh giá tác dụng ức chế cảm giác đau
Đánh giá tác dụng ức chế cảm giác đau theo phương pháp châm kim (Pin-prick). Dùng kim 20G đầu tù châm trên da đường trắng giữa rốn và mặt trong đùi và cẳng chân sản phụ rồi hỏi về cảm giác đau, về cảm nhận kim 1 phút/1 lần trong 6 phút đầu so sánh với cảm giác nhận biết đau này với kích thích tương tự trên vai phải.
2.3.2.1. Đánh giá thời gian tiềm tàng ức chế cảm giác đau (thời gian tính từ khi tiêm thuốc vào khoang dưới nhện đến khi sản phụ mất cảm giác đau ở T6).
Theo sơ đồ phân bố cảm giác của Scott -D.B lấy 2 mốc chính:
- T10: Mất cảm giác từ rốn trở xuống.
- T6: Mất cảm giác từ mũi ức trở xuống.
2.3.2.2. Đánh giá thời gian giảm đau hoàn toàn(thời gian tác dụng)
Là thời gian từ khi mất cảm giác đau đến mức T6 cho đến khi sản phụ biết đau tại vết mổ (VAS ≥ 4) phải cho thuốc giảm đau.
- Các quy ước khi dùng thước đo điểm đau VAS: Dùng hình ảnh để diễn tả qua vẻ mặt hỏi sản phụ chọn hình vẽ nào biểu đạt nhất khi mình cảm nhận ra sao.

Thước đánh giá đau nhìn hình đồng dạng VAS (Astra- zeneca)
2.3.2.3. Đánh giá thời gian giảm đau sau mổ
Là thời gian từ khi kết thúc cuộc mổ (phẫu thuật viên khâu mũi chỉ cuối cùng) cho đến khi sản phụ biết đau tại vết mổ (VAS ≥ 4) phải cho thuốc giảm đau.
2.3.2.4. Đánh giá mức độ vô cảm trong cuộc mổ
Dựa vào thang điểm Abouleish Ezzat chia ra 3 mức:
-Tốt: Sản phụ hoàn toàn không đau, nằm yên, phẫu thuật thuận lợi
-Trung bình: Sản phụ còn cảm giác đau nhẹ, chịu đựng được, nếu thì rạch da sản phụ nào còn cảm giác đau chúng tôi tiêm tĩnh mạch 50µg fentanyl, nếu vẫn còn cảm giác đau chúng tôi tiêm tĩnh mạch 25mg hoặc 50mg ketamin và cuộc phẫu thuật vẫn tiến hành bỉnh thường.
-Kém: Sản phụ đau không chịu đựng được khi đã dùng các liều thuốc giảm đau như trên không kết quả phải chuyển phương pháp vô cảm khác như gây mê NKQ.
2.3.3. Chỉ tiêu đánh giá tác dụng ức chế vận động
Là đánh giá ở các mức thời gian từ lúc tiêm thuốc vào khoang dưới nhện đến khi ức chế vận động theo thang điểm Bromage cứ 1 phút/lần trong 6 phút đầu tiên sau khi gây tê.
Mức độ ức chế vận động được đánh giá theo thang điểm Bromage chia làm 4 độ:
- Mức 0 (Mo): Không liệt.
- Mức 1 (M1): Chân duỗi thẳng không nhấc được chân khỏi mặt bàn, tương ứng phong bế 25% chức năng vận động.
- Mức 2 (M2): Không co được khớp gối nhưng vẫn cử động được bàn chân, tương ứng phong bế 50% chức năng vận động.
- Mức 3 (M3): Không gấp được khớp cổ chân và ngón cái, tương ứng phong bế 75% chức năng vận động.
Để mềm cơ tốt cho phẫu thuật thì mức ức chế vận động phải đạt được là mức 3. Chúng tôi chỉ đánh giá ức chế vận động mức 1 (khi không nhấc chân duỗi lên thẳng khỏi mặt bàn mổ), vì sau đó BN được sát trùng và trải săng mổ.
2.3.3.1. Thời gian tiềm tàng xuất hiện mức độ ức chế vận động
Thời gian tiềm tàng ức chế vận động được tính từ khi tiêm thuốc tê xong tới khi xuất hiện ức chế vận động ở mức M1, M2, M3 (phút).
2.3.3.2. Thời gian phục hồi vận động
Là thời gian từ khi xuất hiện ức chế vận động ở mức tối đa đến khi hết ức chế vận động (M0).
2.3.4. Các thời điểm nghiên cứu
|
- T0: trước khi tiến hành gây tê. - T2,5 : Sau gây tê 2,5 phút. - T5: Sau gây tê 5 phút. - T7,5: Sau gây tê 7,5 phút - T10: Sau gây tê 10 phút - T15: Sau gây tê 15 phút - T20: Sau gây tê 20 phút -T30: Sau gây tê 30 phút -T40: Sau gây tê 40 phút -T50: Sau gây tê 50 phút - T60: Sau gây tê 60 phút
|
-T120: Sau gây tê 120 phút -T150: Sau gây tê 150 phút -T180: Sau gây tê 180 phút -T6h: Sau gây tê 6 giờ -T9h: Sau gây tê 9 giờ -T12h: Sau gây tê 12 giờ -T15h: Sau gây tê 15 giờ T18h: Sau gây tê 18 giờ -T21h: Sau gây tê 21 giờ -T24h: Sau gây tê 24 giờ
|
2.4. Xử lý kết quả nghiên cứu
- Các số liệu thu đượcbiểu diễn dưới dạng: Số trung bình, độ lệch chuẩn (![]() , SD), tỷ lệ phần trăm.
, SD), tỷ lệ phần trăm.
- So sánh hai giá trị trung bình bằng kiểm định T- Student.
- So sánh hai tỷ lệ % bằng kiểm định c2.
- Xử lý trên phần mềm Epi info 6.04.
- Với p < 0,05, sự khác biệt có ý nghĩa thống kê.
2.5. Vấn đề đạo đức trong nghiên cứu
- Nghiêncứuchỉtiếnhànhkhi đượcsự tự nguyệncủa sản phụvàngười nhà sản phụ.
- Nghiêncứu đã được sựđồngýcủaHộiđồng khoa học Bệnh viện đa khoa tỉnh Quảng ninh.
- Thuốclevobupivacain, fentanyl và morphinđượcphépsửdụngvà đãđượcnghiên cứuthửnghiệm lâm sàngởnhiềunướctrênthếgiới nênđảm bảotínhantoàn và hiệuquả củathuốc.
- Thông tin của các sản phụ được đảm bảo bí mật.
Chương 3
KẾT QUẢ NGHIÊN CỨU
3.1. Chỉ tiêu chung
Tuổi của sản phụ, cân nặng, chiều cao, ASA, thời gian phẫu thuật.
Bảng 3.1. Tuổi, chiều cao, cân nặng, ASA, thời gian phẫu thuật
|
Chỉ số |
Giá trị |
Nhóm I (n = 40) |
Nhóm II (n = 40) |
p |
|
Tuổi (năm) |
Min – Max |
18 – 39 |
18 - 40 |
> 0,05 |
|
|
28,2 ± 5,47 |
26,9 ± 4,52 |
||
|
Chiều cao (cm) |
Min – Max |
146 - 165 |
145 - 165 |
> 0,05 |
|
|
157,5 ± 5,71 |
156,4 ± 6,02 |
||
|
Cân nặng (kg) |
Min – Max |
50 – 88 |
49 - 79 |
> 0,05 |
|
|
62,85 ± 8,11 |
62,52 ± 7,15 |
||
|
ASA |
ASA I |
23 (57,5%) |
24 (60%) |
> 0,05 |
|
ASA II |
17 (42,5%) |
16 (40%) |
> 0,05 |
|
|
Thời gian phẫu thuật(phút) |
Min – Max |
30 – 50 |
30 - 50 |
> 0,05 |
|
|
41,02 ± 5,15 |
39,2 ± 4,53 |
3.2. Kết quả đánh giá tác dụng ức chế cảm giác đau
3.2.1 Thời gian tiềm tàng ức chế cảm giác đau ở các mức T10, T6
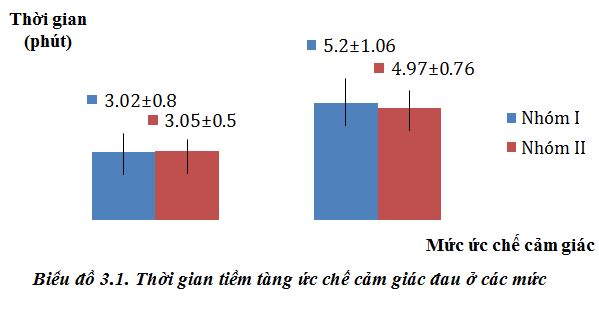
Biểu đồ 3.1. Thời gian tiềm tàng ức chế cảm giác đau ở các mức
3.2.2. Thời gian giảm đau hiệu quả, giảm đau sau mổ
Bảng 3.2. Thời gian giảm đau hiệu quả, giảm đau sau mổ
|
Thời gian giảm đau |
Giá trị |
Nhóm I (n = 40) |
Nhóm II (n = 40) |
p |
|
Hiệu quả (phút) |
Min – Max |
1140 - 1440 |
135 - 230 |
< 0,01 |
|
|
1321,5 ± 71,72 |
176,12 ± 21,16 |
||
|
Sau mổ (phút) |
Min – Max |
1108 - 1400 |
95 - 198 |
< 0,01 |
|
|
1280,5 ± 70,34 |
137,17 ± 23,01 |
3.2.3 Lượng thuốc giảm đau cần dùng sau mổ
Bảng 3.3. Lượng thuốc giảm đau cần dùng sau mổ trong 24 giờ đầu
|
Diclovat (mg) |
Nhóm I (n = 40) |
Nhóm II (n = 40) |
p |
|
Min - Max |
0 |
100-200 |
< 0,01 |
|
|
0 |
157 ± 50 |
3.2.4. Mức độ vô cảm cho phẫu thuật
Bảng 3.4: Mức độ vô cảm cho phẫu thuật
|
Mức độ |
Nhóm I (n=40) |
Nhóm II (n=40) |
p |
||
|
n |
% |
n |
% |
||
|
Tốt |
40 |
100 |
40 |
100 |
> 0,05
|
|
Trung bình |
0 |
0 |
0 |
0 |
|
|
Tổng số |
40 |
100 |
40 |
100 |
|
3.3. Kết quả đánh giá tác dụng ức chế vận động
3.3.1. Thời gian tiềm tàng ức chế vận động mức M1, M2, M3 (phút)
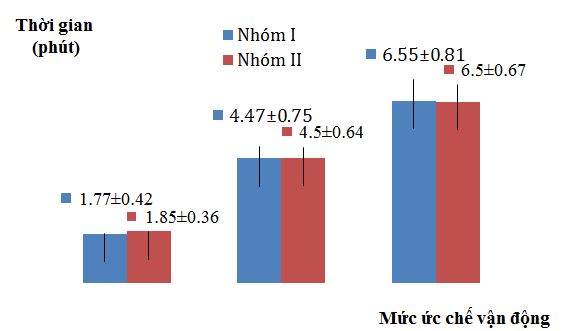
Biểu đồ 3.2. Thời gian tiềm tàng ức chế vận động mức M1, M2, M3
3.3.2. Thời gian phục hồi vận động (phút)
Bảng 3.5. Thời gian phục hồi vận động
|
Giá trị(phút) |
Nhóm I (n = 40) |
Nhóm II (n = 40) |
P |
|
Min - Max |
70 - 150 |
70 - 150 |
> 0,05 |
|
|
112,87 ± 20,09 |
111,37 ± 20,66 |
Chương 4
BÀN LUẬN
Từ kết quả nghiên cứu 40 sản phụ phẫu thuật lấy thai được vô cảm theo phương pháp GTTS bằng levobupivacain 9mg kết hợp fentanyl 20µg và morphin 100µg (nhóm nghiên cứu) và 40 sản phụ nhóm đối chứng được vô cảm GTTS bằng levobupivacain 9mg kết hợp fentanyl 20µg. Chúng tôi có một số ý kiến bàn luận về các vấn đề sau:
4.1. Đặc điểm chung
Bảng 3.1 cho thấy tuổi, chiều cao, cân nặng, thời gian phẫu thuật giữa hai nhóm khác biệt không có ý nghĩa thống kê (p> 0,05).
4.2. Tác dụng vô cảm
4.2.1. Thời gian tiềm tàng ức chế cảm giác đau.
Biểu đồ 3.1 cho thấy thời gian tiềm tàng ức chế cảm giác đau ở mức T10 của nhóm I là 3,02±0,8 phút và nhóm II là 3,05±0,5 phút. Thời gian tiềm tàng ức chế cảm giác đau ở mức T6 của nhóm I là 5,2±1,06 phút và nhóm II là 4,97±0,76 phút; khác biệt giữa hai nhóm không có ý nghĩa thống kê (p>0,05). Kết quả của tôi thấp hơn Trần Ngọc San (2014) có lẽ do tác giả sử dụng liều levobupivacain GTTS (7,86±0,22 mg) thấp hơn tôi. Trần Ngọc San (2014) đã GTTS bằng levobupivacain kết hợp với fentanyl trong PTLT, thời gian tiềm tàng ức chế cảm giác đau ở mức T10 là 4±0,85 phút; ở mức T6 là 6,62±1,55 phút[6]. Kết quả của chúng tôi thấp hơn Gulen Guler (2012) có lẽ do vị trí chọc kim GTTS của tác giả ở khe L3-L4 thấp hơn tôi. Gulen Guler (2012) đã GTTS bằng levobupivacain kết hợp với fentanyl trong PTLT, thời gian tiềm tàng ức chế cảm giác đau ở mức T10 là 4,6±1,47 phút[15].
4.2.2. Mức độ vô cảm
Bảng 3.4cho thấy 100% sản phụ ở hai nhóm đều đạt kết quả vô cảm tốt. Kết quả của tôi cao hơn Trần Ngọc San (2014) có 95,83% sản phụ đạt kết quả vô cảm tốt[6].
4.3.Mức độ ức chế vận động
4.3.1. Thời gian tiềm tàng ức chế vận động ở các mức M1,M2,M3
Biểu đồ 3.2 cho thấy thời gian tiềm tàng ức chế vận động ở mức M1 của nhóm I là 1,77±0,42 phút và của nhóm II là 1,85±0,36 phút, khác biệt giữa hai nhóm không có ý nghĩa thống kê (p>0,05). Kết quả của tôi thấp hơn Trần Ngọc San (2014), tác giả đã thông báo thời gian xuất hiện ức chế vận động ở mức M1 là 2,86±0,56 phút[6].
4.3.2. Thời gian phục hồi vận động
Bảng 3.5 cho thấy thời gian phục hồi vận động của nhóm I là 112,87 ±20,09 phút và nhóm II là 111,37±20,66 phút; khác biệt không có ý nghĩa thống kê (p>0,05). Trần Ngọc San (2014) đã thông báo thời gian phục hồi vận động trung bình là 104±26,92 phút[6]. Gautier P (2013) GTTS levobupivacain 8mg cho PTLT ghi nhận thời gian phục hồi vận động trung bình là 121±25 phút[14].
4.4. Tác dụng giảm đau sau mổ
4.4.1. Thời gian giảm đau sau mổ
Bảng 3.2 cho thấy thời gian giảm đau sau mổ của nhóm I là 1280,5 ±70,34 phút dài hơn nhóm II là 137,17±23,01 phút; khác biệt có ý nghĩa thống kê (p<0,05). Trần Đình Tú (2008) đã GTTS bằng bupivacain 8mg kết hợp với morphin 100 mcg trong PTLT nhận thấy thời gian giảm đau sau mổ là 24,31±2,8 giờ[8]. Wirzafeldi Sawi (2013) nghiên cứu GTTS bằng bupivacain 9-10mg kết hợp với 25 mcg fentanyl và 100 mcg morphin trong PTLT nhận thấy thời gian giảm đau sau mổ kéo dài tới 20 giờ[19].
4.4.2. Liều lượng thuốc giảm đau diclovat sử dụng trong 24 giờ sau mổ
Bảng 3.3 cho thấy trong 24 giờ đầu sau mổ, nhóm I không phải sử dụng thuốc giảm đau, còn nhóm II đã sử dụng 157±50 mg diclovat đặt hậu môn. Điều này chứng tỏ rằng GTTS bằng levobupivacain kết hợp với fentanyl và morphin có tác dụng giảm đau sau mổ trong 24 giờ đầu tốt hơn khi GTTS bằng levobupivacain kết hợp với fentanyl. Kết quả nghiên cứu của tôi phù hợp với nghiên cứu của Nguyễn Thế Lộc (2014) khi GTTS bằng 7,5 mg bupivacain kết hợp 2 mcg sufentanil và 100 mcg morphin trong PTLT đã nhận thấy trong 24 giờ đầu sau mổ sản phụ không phải dùng thuốc giảm đau[7].
Chương 5
KẾT LUẬN
Gây tê tủy sống bằng hỗn hợp levobupivacain kết hợp với fentanyl và morphin để phẫu thuật lấy thai có hiệu quả vô cảm tốt, bảo đảm ức chế vận động và giảm đau sau mổ kéo dài.
TÀI LIỆU THAM KHẢO
Tiếng Việt
1.Nguyễn Thị Thanh Huyền (2010), “ So sánh tác dụng giữa levobupivacain và bupivacain có kết hợp với fentanyl trong gây tê ngoài màng cứng để giảm đau đẻ qua đường tự nhiên”, Luận văn Thạc sỹ y khoa, trường ĐH y hà nội.
2.Nguyễn Thị Quý (2010), “ Đánh giá hiệu quả tê xương cùng với levobupivacain và morphin với gây mê toàn thân trong phẫu thuật sửa chữa tim bẩm sinh ở trẻ em”, Báo cáo Hội nghị gây mê hồi sức toàn quốc.
3. Đỗ Việt Thành (2014), “ So sánh gây tê tủy sống bằng levobupivacain kết hợp fentanyl với levobupivacain kết hợp fentanyl và morphin trong phẫu thuật nội soi cắt u phì đại tuyến tiền liệt”, Luận văn bác sỹ chuyên khoa II, Học viện Quân y.
4.Công Quyết Thắng (2009), “ Thuốc tê Chirocaine (levobupivacain) ứng dụng trong gây tê vùng và trong sản khoa”, Tài liệu hội nghị gây mê hồi sức chuyên đề sản phụ khoa, Hà nội.
5.Mã Thanh Tùng, Nguyễn Văn Chừng (2013), “ Đánh giá mức độ an toàn và tai biến, biến chứng của levobupivacain phối hợp sufentanil trong gây tê tủy sống để mổ lấy thai”,Y học TP Hồ Chí Minh, tập 17, phụ bản số 1.
6. Trần Ngọc San (2014), “ So sánh gây tê tủy sống bằng levobupivacain kết hợp fentanyl với bupivacain kết hợp fentanyl trong phẫu thuật lấy thai”,
7.Nguyễn Thế Lộc (2014), “Nghiên cứu hiệu quả của gây tê tủy sống bằng hỗn hợp bupivacain0,5% tỷ trọng cao-sufentanil-morphin liều thấp để mổ lấy thai”. Luận án Tiến sĩ y học, Viện nghiên cứu khoa học y-dược lâm sàng 108.
8.Trần Đình Tú (2008), “Nghiên cứu kết hợp bupivacain với morphin trong gây tê tủy sống để mổ và giảm đau sau mổ lấy thai”, Tạp chí y học Việt nam, 352 (11) 1
Tiếng Anh
9.Acar P, Ozyuvacı E “Assessment of the effect of intrathecal levobupivacaine combined with fentanyl or morphine on postoperative analgesia in patients undergoing cesarean section” Agri. 2010 Oct;22(4):151-8.
10. Arslan G. Yucekaya (2007), “Comparison of theeffects of intrathecal levobupivacaine, levobupivacaine + fentanyl and levobupivacaine + morphine for caesarean section “, Regional Anesthesia & Pain Medicine:Obstetric: PosterSeptember/October 2007 - Volume 32 - Issue 5
11. Bremerich DH, Fetsch N, “ Comparison of intrathecal bupivacaine and levobupivacaine combined with opioids for Caesarean section”.Curr Med Res Opin. 2007 Dec;23(12):3047-54
12. Bozdogan Ozyilkan N, Kocum A,”Comparison of intrathecal levobupivacaine combined with sufentanil, fentanyl, or placebo for elective caesarean section: a prospective, randomized, double-blind, controlled study” Curr Ther Res Clin Exp. 2013 Dec;75:64-70.
13. Gunusen I, Karaman S, “A randomized comparison of different doses of intrathecal levobupivacaine combined with fentanyl for elective cesarean section: prospective, double-blinded study” J Anesth. 2011 Apr;25(2):205-12.
14.Gautier P (2003), “ Comparison of morphine with fentanyl added to intrathecal 0.5% hyperbaric bupivacaine for analgesia after caesarean section”. Br J Anaesth. 91(5):684-9.
15.Gulen Guler (2012), “ A Comparison of Spinal Anesthesia with Levobupivacaine and Hyperbaric Bupivacaine for Cesarean Sections: A Randomized Trial”, OJAnes, 2(3), pp 84-89
16.Misirlioglu K, Sivrikaya G “Intrathecal low-dose levobupivacaine and bupivacaine combined with fentanyl in a randomised controlled study for caesarean section: blockade characteristics, maternal and neonatal effects”.Hippokratia. 2013 Jul;17(3):262-7.
17.Turkmen A, Moralar DG, “Comparison of the anesthetic effects of intrathecal levobupivacaine + fentanyl and bupivacaine + fentanyl during caesarean section”.Middle East J Anesthesiol. 2012 Feb;21(4):577-82.
18.Unlugenc H, Gunduz M “ A comparative study on the effects of intrathecal morphine added to levobupivacaine for spinal anesthesia”.J Opioid Manag. 2012 Mar-Apr;8(2):105-13.
19.Wirzafeldi Sawi (2013), “A comparative study of post operative analgesia, side effects profile and patient satisfaction using intrathecal fentanyl with and without morphine 0.1 mg in caesarean section”, Middle East Journal of Anesthesiology, 22(1)
(Lượt đọc: 12260)
Tin tức liên quan
- Đề tài Đánh giá kết quả điều trị thoát vị bẹn bằng phương pháp nội soi trước phúc mạc đặt Mesh (TEP) tại bệnh viện Đa Khoa tỉnh Quảng Ninh
- Đề tài Nhận xét đặc điểm lâm sàng, xét nghiệm thiếu máu thiếu sắt ở trẻ em dưới 5 tuổi tại Bệnh viện ĐK tỉnh Quảng Ninh năm 2017
- Đề tài nghiên cứu tình hình ngộ độc cấp điều trị tại khoa Hồi sức tích cực - Bệnh viện đa khoa tỉnh Quảng Ninh trong 2 năm 2015 - 2016
- Đề tài "Ứng dụng nẹp vis Miniplate trong điều trị gãy xương hàm trên – xương hàm dưới và các xương tầng giữa mặt tại Bệnh viện đa khoa tỉnh Quảng Ninh 2014-2016”
- Đề tài “Nghiên cứu tình hình viêm phổi liên quan đến thở máy tại khoa Hồi sức tích cực Bệnh viện đa khoa tỉnh Quảng Ninh”
- Đề tài đánh giá kết quả phẫu thuật thay khớp háng tại Bệnh viện Đa khoa tỉnh Quảng Ninh từ tháng 1/2012 đến tháng 8/2016
- Đề tài "Đánh giá tác dụng của phương pháp cấy chỉ Catgut điều trị hội chứng thắt lưng hông tại khoa Y học cổ truyền Bệnh viện Đa khoa tỉnh Quảng Ninh"
- Đề tài nghiên cứu ứng dụng phẫu thuật tim hở và phẫu thuật mạch máu trong điều trị các bệnh lý tim mạch tại Quảng Ninh của Bệnh viện Đa khoa tỉnh được nghiệm thu đạt kết quả xuất sắc
- Năm 2014, Bệnh viện đa khoa tỉnh có nhiều đột phá trong triển khai các kỹ thuật mới
- Bệnh viện Đa khoa tỉnh Quảng Ninh triển khai đề án XD bệnh viện vệ tinh chuyên ngành tim mạch
- Tiêu điểm
- Tin đọc nhiều